-Cosa posso fare per risolvere il mio mal di schiena?- è una delle domande più frequenti che mi vengono fatte in qualità di fisioterapista e osteopata. Il fatto è che dolori lombari e lombosciatalgie sono disturbi molto comuni ad ogni età.
A volte è impossibile piegarsi in avanti o fare alcuni movimenti, altre risulta difficile mantenere una posizione per più di qualche secondo, altre ancora basta starnutire per sentire fitte al gluteo o lungo la gamba. C’è chi si sveglia senza dolore, ma la sera non ce la fa più e chi già la mattina si sente un rottame.
La preoccupazione cresce quando il dolore non passa e viene accompagnato da prurito, formicolii, intorpidimento e strane sensazioni caldo-freddo alla gamba: il pensiero corre ad una sciatica provocata da pericolose ernie e protrusioni, soprattutto quando la gamba perde forza, il ginocchio cede o si fatica a sollevare la punta del piede.
La maggior parte delle volte il grosso del problema si risolve in qualche settimana. Non di rado il medico non trova nulla di preoccupante (per lui) e, dopo aver letto una serie di paroloni incomprensibili sui referti di radiografia e risonanza, sentenzia: “Probabilmente è un problema di postura scorretta“.
È così nasce la paura di ernie, protrusioni e artrosi vertebrale: si inizia ad evitare sforzi, movimenti strani e posture scorrette per non peggiorare la situazione o ritornare al punto di partenza.
Aiuta a guarire questo atteggiamento? Ho preparato 7 LEZIONI GRATUITE per aiutarti a capire come comportarti e imaprare a curarti in modo più consapevole per riceverle ➡ FAI CLICK QUI o sull’immagine qui sotto⤵.
Chi soffre il mal di schiena?
Quasi l’84% della popolazione mondiale soffre di mal di schiena almeno una volta nella vita. Rappresenta una delle cause più frequenti di sospensione dell’attività lavorativa e talvolta impedisce di svolgerere anche le più elementari attività quotidiane.
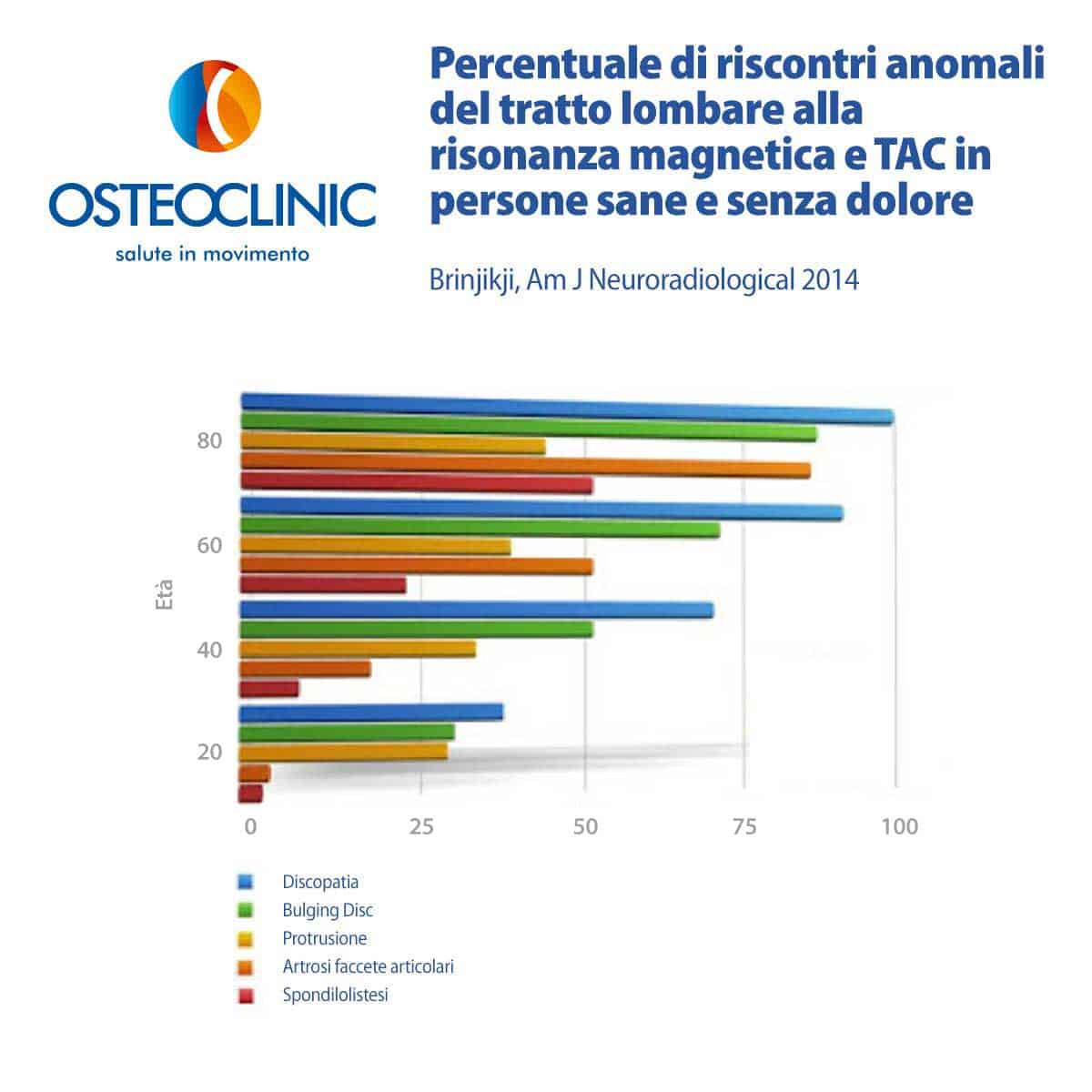
Forse ti stupirà sapere che c’è poca differenza tra anziani e giovani o donne e uomini. Pensa che nel 2014 è stata condotto uno studio che coinvolgeva persone senza dolore lombare sottoposte a radiografie, risonanze e TAC per altri motivi: ne sono emersi dati sconvolgenti.
Come puoi notare nel grafico qui sotto, a quasi tutte le persone di 80 anni hanno trovato una discopatia, quasi il 50% dei sessantenni ha artrosi vertebrale e quasi 1 trentenne su 3 ha protrusioni.
Infiammazione, guarigione spontanea e prime paure
Non tutti sono pienamente consapevoli di ciò che accade durate un episodio di mal di schiena.
Il primo e più spontaneo meccanismo per guarire si chiama infiammazione e interviene in modo naturale e indipendente dall’azione di farmaci, terapie e interventi chirurgici.
Il fenomeno a cui conduce l’infiammazione si chiama guarigione spontanea: il sistema nervoso e il corpo hanno il tempo di adattarsi a quegli stimoli che l’hanno causata.
I farmaci che vengono prescritti per il mal di schiena si chiamiamo anti-infiammatori: come dice la parola ritardano la guarigione riducendo l’intensità dei sintomi.
Forse nessuno te l’aveva mai detto, ma il dolore che senti in presenza di ernie e protrusioni è dato da uno stato infiammatorio acuto che comprime le radici nervose alterando conseguentemente la sensibilità e la forza.
Sono perfettamente consapevole che questa informazione non ti solleverà dal dolore, ma è già qualcosa sapere che anche in questa situazione hai un’ottima probabilità di guarire in breve tempo senza esiti.
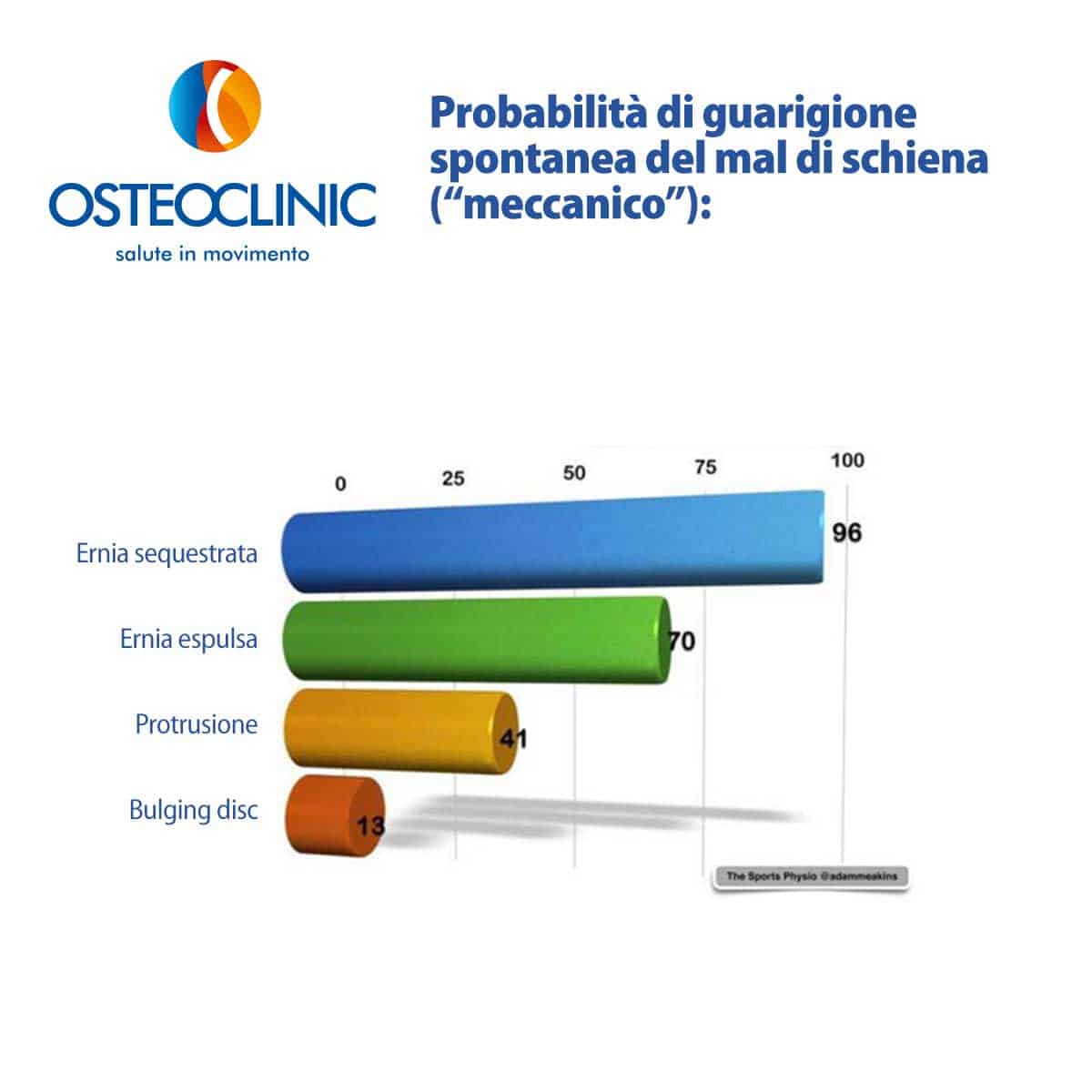
Ogni episodio di dolore è unico e quando inizi a pensarci stai già guarendo!
Le frasi da Bacio Perugina non tolgono il male, ma mettila così: sapere che si guarisce nel 96% dei casi senza problemi è già una bella notizia!
Molti miei pazienti mi contattano ogni giorno senza avere questa informazione e sono letteralmente terrorizzati.
Alcuni di loro son già convinti di dover essere operati per non rimanere in carrozzina. Tutti son disposti a tutto per fermare il dolore e tornare a lavorare, andare in ferie, fare sport o tenere in braccio i nipoti.
Una cosa è certa: esperienze precedenti, educazione ricevuta, atteggiamento mentale nell’affrontare le difficoltà, le proprie priorità, lo stile di vita e le persone che ci circondano cambiano il modo di reagire al dolore e alle difficoltà, anche nella medesima situazione.
Questo influisce addirittura sul modo in cui un persona risponde alla terapia e la manifestazione di altri episodi ed effetti collaterali.
In presenza di mal di schiena è facile venire travolti da una marea di consigli e suggerimenti che fanno leva sulle emozioni del momento nonché sulle insicurezze, ansie e paure a cui si prestano i tratti della propria personalità.
Io vado da un osteopata di Brescia che mi ha guarito in una sola seduta.
Talvolta, sono gli stessi specialisti del settore a fomentare ulteriori dubbi e paure a riguardo!
Non capita di rado che siano gli stessi medici di base a sostenere che il mal di schiena passi con qualche puntura e basti evitare sforzi per non andare dal fisioterapista.
Molti miei clienti indossano plantari suggeriti da osteopati, podologi ed ortopedie sanitarie per curare in modo permanente gli ipotetici effetti di una gamba più corta, piedi piatti o cavi.
Alcuni colleghi invece si affrettano ad eseguire elettroterapie, laser, TECAR terapia e altre terapie fisiche per “sfiammare” e non peggiorare la situazione.
Ortopedici, neurochirurghi e fisiatri è possibile che indulgano in ripetute infiltrazioni di cortisone e ozonoterapia o addirittura paventino precocemente “efficaci” interventi in microchirurgia o con il laser con rapido recupero e risoluzione definitiva.
Sintomi mal di schiena:
Non è facile spiegare i propri sintomi e descriverli in parole semplici.
Non so risponderle, ma ho male e anche tanto!
Inoltre il dolore si manifesta in modo diverso da persona a persona a seconda del momento della giornata: qualcuno va a letto e ha mal di schieno al risveglio, chi impazzisce dal dolore la notte, ma di giorno non ha problemi, chi ha la lombare a pezzi solo la sera.
In qualche caso invece il dolore non è di elevata intensità, ma è costante tutto il giorno.
Inoltre non tutti sentono male facendo la stessa cosa: a volte la schiena si blocca senza preavviso; ad alcuni fa male stare seduti o alzarsi, altri hanno dolore a piegarsi in avanti o rimanendo in determinate posture (per esempio stando in piedi). In qualche occasione c’è chi però a male a camminare.
Esistono però dei termini ricorrenti che i miei pazienti usano per definire il proprio dolore:
Sintomi dolore
- dolore al centro della schiena ( “dove si uniscono le vertebre” mi dicono)
- dolore a banda (indicandomi una striscia dietro sui muscoli lombari)
- dolore lombare (portandosi la mano dietro)
- dolore al gluteo o alla coscia: nelle lombosciatalgie spesso si conficcano un dito o si battono con un pugno il muscolo
- dolore al polpaccio (come nella vera sciatalgia, mi disegnano il tragitto del dolore col dito lungo la gamba fino alle dita esterne o alla caviglia)
- dolore all’addome (schiacciandosi l’addome si sente quasi lo stesso dolore dietro)
In alcuni casi il dolore si accompagna con altri fastidiosi sintomi.
Sintomi associati
- sensazione di caldo o freddo alla gamba
- alterata sensibilità alla pelle (tocco, ma mi sembra strano …quasi addormentato)
- debolezza alle gambe
- irradiazione del dolore all’addome
- formicolii
- sensazione di scossa facendo specifici movimenti, starnutendo, tossendo o defecando
In rarissimi casi il dolore o l’assenza di sensibilità impedisce di urinare, defecare o avere rapporti sessuali.
Cause mal di schiena: diagnosi differenziale
Devo preoccuparmi del mal di schiena?
Il mal di schiena lombare raramente è sinonimo di patologie preoccupanti.
L’intensità dei sintomi non è quasi mai proporzionale alla gravità della patologia sottostante o a quanto riportato da lastre, risonanze, ecografie o elettromiografie.
Il medico deve comunque escludere l’esistenza di patologie severe che possa coinvolgere organi interni e rilevare segni e sintomi neurologici significativi.
Queste condizioni rappresentano solo il 3% dei casi, ma necessitano di diagnosi e trattamenti rapidi: per questo è indispensabile che il medico esegua la cosiddetta“diagnosi differenziale”.
Come ti ho già spiegato all’inizio di questo articolo la maggior parte delle volte l’esito parlerà di una radicolopatia (sofferenza della radice), una neuropatia (sofferenza del nervo come la sciatica), di una discopatia lombare (sofferenza del disco intervertebrale) o artrosi (sofferenza delle articolazioni).
Il medico userà questi termini per indicare una sofferenza esistente associata a quanto riscontrato dagli esami prescritti, ma non causata direttamente: si parla in questo caso di dolore non-specifico ovvero il dolore è causato da un insieme di fattori che si influenzano l’un l’altro.
Al contrario di quanto tu possa leggere o trovare in rete, i casi di dolore meccanico o “mal di schiena di tipo meccanico” sono la minoranza.
Al contrario i sintomi neurologici chiaramente legati a danni anatomici di tipo muscolo-scheletrico sono rari e sono:
- perdita della forza oggettiva (zoppia, non riesco a camminare sulle punte dei piedi o sui talloni);
- anestesia della cute (addormentamento o insensibilità al tatto di gambe o parti intime);
- mancato controllo degli sfinteri (incontinenza urina/feci);
- dolore intenso che limita le più essenziali attività quotidiane.
In queste condizioni sarà allora lecito parlare di compressione meccanica della radice o del nervo da parte di ernie/osteofiti/compressione, oppure stenosi del canale midollare (3% dei casi) o sindrome della cauda equina.
Quali sono le patologie gravi che causano mal di schiena?
Fratture traumatiche (<1%)
Patologie sistemiche che necessitano un trattamento specifico e rapido
Neoplasia (0,7%)
- Mieloma multiplo, carcinoma metastatico, linfoma, leucemia
- Tumore del midollo spinale, tumore osseo vertebrale primario
Infezioni (0,01%)
- Osteomielite
- Discite settica
- Ascesso paraspinale
- Ascesso epidurale
Patologie che necessitano un trattamento specifico, ma dilazionabile nel tempo
Frattura osteoporotica compressiva (4%)
Artrite infiammatoria associata HLAB27 positivo (0,3%)
- Spondilite anchilosante
- Artrite psoriasica
- Artrite di Reiters
- Sindrome del colon irritabile
- Malattia di Scheuermann
- Malattia di Paget
Cause viscerali e patologie degli organi interni (2%)
Patologie severe che richiedono rapida diagnosi e trattamento urgente e specifico
Retroperitoneali
- Aneurisma aortico
- Tumori adenopatie retroperitoneali
Pelviche
- Prostatite
- Endometriosi
- Patologie infiammatorie pelviche
Renali
- Nefrolitiasi
- Pielonefriti
- Ascesso perinefritico
Addominali
- Pancreate
- Colecistite
- Ulcera perforante
IN OGNI CASO, anche in queste situazioni NON DIMENTICARE che infiammazione e dolore possono essere controllati e potrai comunque TROVARE UN MODO PER REAGIRE E STARE MEGLIO!
Che esami fare in caso di mal di schiena?
Pregi e difetti di radiografia, risonanza magnetica o TAC.
Radiografie, TAC e Risonanze sono quindi indispensabili al medico per escludere le patologie di cui ti ho appena parlato, ma non portano conclusioni attendibili nel 97% dei casi.
Purtroppo a questa conclusione siamo giunti dopo che per decenni professionisti e pazienti erano convinti di riconoscere con precisione assoluta la causa del mal di schiena e stabilire la tecnica più idonea per risolverlo.
Invece è ormai stato stabilito con certezza che non solo non spiegano quasi mai la causa del dolore, ma provocano anche effetti psicologici controproducenti.
Inizialmente le persone fanno una risonanza e il referto riporta i riscontri di cui abbiamo parlato e questo crea un certo senso di rassicurazione…
Conoscere il motivo del proprio malessere è il primo passo verso la guarigione.
…ma non stabiliscono la reale causa del dolore e questo rischia di creare un’ immagine distorta del disturbo.
la mai radiografia è un disastro!
Questo condiziona negativamente le aspettative e influenza i comportamenti che promuovono la guarigione attraverso l’assunzione di conclusioni logiche errate come:
non posso sollevare pesi perché ho una brutta ernia
Nascono così incomprensioni, ansie, paure e preoccupazioni infondate che si basano sulla falsa convinzione che il dolore sia causato da ciò che si vede alla risonanzao alla radiografia.
E quindi qual è la causa del mio mal di schiena?
Nessuno può saperlo con certezza, ma si conoscono molto bene quali sono i metodi più efficaci per influenzarne il maggior numero possibile.
Molte persone, però, non convivono facilmente in questa situazione di incertezza e nonostante le buone intenzioni, al primo riacutizzarsi del dolore finiscono di nuovo nel tunnel degli esami di controllo, delle consulenza ripetute e dei rimedi alternativi.
Morale: dopo avere effettuato la diagnosi e i primi esami non ha più senso ripeterne per controllare che l’ernia sia rientrata, riassorbita o la scoliosi sia migliorata.
Quello che conta invece è capire cosa fare per migliorare il tuo dolore fino a farlo sparire anche se ti hanno trovato discopatie, protrusioni, degenerazione delle faccette articolari (artrosi) o spondilolistesi.
Mal di schiena non-specifico: cosa fare
1 persona su 5 di questo 97% di persone con dolore lombare senza una causa specifica inizia a soffrire di mal di schiena cronico e ripetute lombosciatalgie.
Molti di loro ricordano solo che la malattia inizia alla diagnosi di ernie, artrosi, discopatie o protrusioni.
Nonostante sia provata l’assenza di un’associazione diretta tra dolore e riscontri radiografici, le persone rimangono comunque convinte del contrario e assumono degli atteggiamenti protettivi evitando di fare determinate attività, lavori, sport o movimenti ritenuti a torto potenzialmente dannosi.
Il dolore cronico cambia col tempo le carte in tavola: il sistema nervoso diventa più sensibile (più dolore), e cambia il modo di funzionare.
Non se ne esce più: meno movimento, più dolore, più ansia, più sensazione di non farcela che porta ad una ulteriore riduzione del movimento e col tempo questo circolo vizioso si trasforma in un’abitudine.
La situazione si complica ulteriormente man mano che l’esposizione al dolore è prolungata o si associa a disturbi di ansia e depressione, disturbi del sonno e alti livelli di stress.
Si concretizza un mix fatale di dolore con eccessiva attenzione nei confronti di sintomi ritenuti negativi (anche a torto) o parti del corpo (ipervigilanza) e sostenuta dalla patologica sensazione di non farcela (catastrofismo) che ostacola comportamenti che conducono alla guarigione.
Mal di schiena persistente severo: cosa fare
Il 20 % delle persone dopo il primo episodio di lombalgia ha altri episodi e il 3% di queste sarà costretto a sospendere il lavoro per molti giorni.
In questa condizione è indispensabile pianificare le terapie in base esigenze specifiche e attitudini personali.
Il consiglio d’oro è abbinare una attività fisica “normale” (come camminare) ad una più specifica individuale sotto supervisione (magari col fisioterapista).
Dovrebbe essere presa seriamente in considerazione anche una terapia cognitivo-comportamentale attraverso una collaborazione tra psicologo e fisioterapista, soprattutto in quei casi in cui il mal di schiena si manifesta in concomitanza di disturbi d’ansia, depressivi o delle difficoltà relazionali.
Per quanto riguarda i farmaci ti consiglio di non imbrogliare il medico: verifica e controlla con lui il dosaggio dei farmaci anti-dolorifici e anti infiammatori per evitare effetti collaterali dovuti al sovradosaggio.
Eviterai così la dipendenza da essi, ma soprattutto la rapida escalation di interventi invasivi con potenziali danni collaterali e permanenti..
Nello sfortunato caso tutto ciò sia fallito, è il momento di provare con la terapia del dolore o la denervazione con radiofrequenza
Interventi chirurgici per il mal di schiena: quando?
La chirurgia raramente rappresenta un’opzione efficace per risolvere il mal di schiena.
Sono rare le indicazioni chirurgiche per effettuare la decompressione delle radici.
Le linee guida internazionali suggeriscono di intervenire solo in presenza di segni neurologici per un tempo prolungato, senza miglioramento nonostante ripetuti interventi conservativi (farmaci, fisioterapia, terapia del dolore) e quando non sono compatibili con una qualità della vita soddisfacente.
La chirurgia può essere utile in poche condizioni e anche in questi non bisogna sottovalutarne i rischi.
L’obiettivo di questo articolo non è disquisire sulla buona fede e sulla competenza del chirurgo, bensì quella di informare correttamente chiunque scelga di affidarsi a questa “soluzione” come se fosse un rito magico sottovalutando rischi e complicanze di cui si parla poco.
Innanzitutto è la ricerca che suggerisce di eseguire un prolungato intervento riabilitativo prima di prendere in considerazione un’intervento chirurgico come una laminectomia, una fusione o una stabilizzazione vertebrale (non sto parlando di busti, plantari, laser, tecar, ozono terapia e acido ialuronico ?).
Inoltre bisogna essere consapevoli che dopo 10 anni da un intervento chirurgico i risultati ottenuti non saranno superiori a quelli degli interventi conservativi. Al contrario si aggiungeranno i possibili danni dovuti ad inevitabili complicanze chirurgiche o alla mancata riabilitazione post-intervento.
Molti chirurghi sconsigliano di fare riabilitazione per timore che una precoce o eccessiva mobilizzazione danneggi l’impianto. Il problema è che in questo modo le persone accumulano ulteriore rigidità , debolezza, paura a muoversi e quindi un ridotto miglioramento della qualità della propria vita.
Quello che ignorano i pazienti è che l’intervento chirurgico di fusione o stabilizzazione vertebrale porterà ad una maggiore probabilità di soffrire di lombalgia cronica resistente alla terapia farmacologica.
In alcuni casi risulta essere comunque l’ultima spiaggia. Non bisogna comunque lasciare nulla di intentato.
Farmaci per il mal di schiena
Innanzitutto la scelta del farmaco più adeguato per curare in modo efficace il mal di schiena è una responsabilità del medico.
Fondamentalmente esistono due tipologie di farmaco: gli antidolorifici e gli anti-infiammatori.
Molte persone purtroppo ritengono di aver bisogno di forti dosi di uno o dell’altro tipo solo per un’idea distorta di quale sia la causa del problema.
Mi fa male perché ho la sciatica infiammata!
Molti di queste persone fanno fatica a capire che l’anti-infiammatorio riduce l’infiammazione e significa rallentare la guarigione, alleviando momentaneamente i sintomi.
Altri, invece, hanno semplicemente fretta di guarire o “non vogliono sentire male” e si convincono che se il farmaco non funziona subito sia per una dose insufficiente o “non abbastanza forte”.
Quando ho il mal di schiena prendo subito due Aulin per tirare avanti.
Se ti ritrovi in uno di questi due casi stai rischiando una lombalgia cronica ed una dipendenza farmacologica con complicanze gastro-intestinali, renali ed epatiche severe.
Che farmaci prendere? Il suggerimento è di partire da antidolorifici molto leggeri: dai tempo di reagire al tuo organismo e tieniti le cartucce in caso non funzioni adeguatamente seguendo strettamente le indicazioni del medico.
La ricerca mostra come farmaci contenenti oppioidi (ad esempio toradol) non diano maggior sollievo e creino rischi più grossi: aumentata sensibilità al dolore, dipendenza, sovradosaggio, cadute, fratture, depressione, disfunzioni sessuali.
Attività fisica e sport: quale scegliere per il mal di schiena?
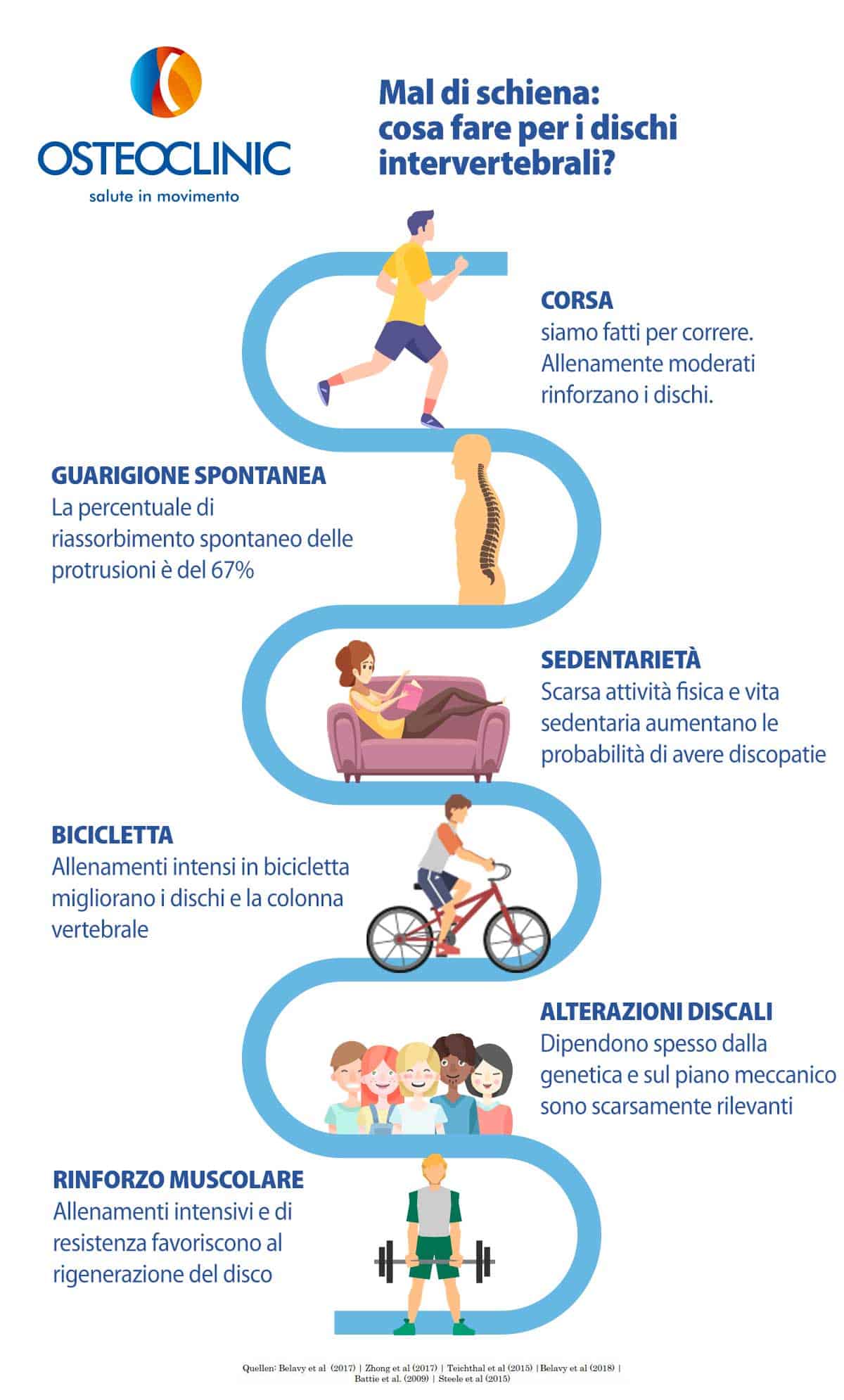
Qualsiasi esercizio è ottimo per il mal di schiena, ma le persone che soffrono hanno paura di sbagliare o di peggiorare la situazione.
Contrariamente alle convinzioni comuni, il solo fatto di fare un’attività o un esercizio aiuta a controllare il dolore, soprattutto quando è divertente e coinvolgente.
Camminare, correre, andare in bici, nuotare, yoga, Pilates… non importa cosa scegli di fare:
- inizia a farlo
- migliorerà da subito lo stato di salute generale prima della tua condizione fisica.
Aggiungo: è provato scientificamente che alcune tipologie di mal di schiena cronico abbiano grandi miglioramenti attraverso l’allenamento intenso.
Sfortunatamente molti “esperti” e gli stessi medici continuano a consigliare di non correre o non andare in bici, non andare in palestra, non nuotare a rana o di farlo solo a dorso e prediligere solo attività leggere.
Posso continuare a fare sport senza peggiorare il mal di schiena?
Posso dare sport se ho mal di schiena?
- Scegli un’attività che ti piace e FALLA!
- Inizia al 30-50% delle tue possibilità.
- Dolore tollerabile mentre la fai? Nessuna preoccupazione.
- Dopo qualche ora o il giorno dopo eventuali dolori rientra nella norma? Nessuna preoccupazione!
- Bene! Incrementa gradualmente.
Ti senti sempre molto rigido e indolenzito? Significa che hai bisogno di più tempo e che devi allenarti ? Inizia gradualmente o chiedi aiuto: ti troverai bene!

Sforzi da evitare col mal di schiena
Credo sia il luogo comune più diffuso che riguarda il dolore alla colonna vertebrale.
Purtroppo, capita che medici, fisioterapisti e terapisti di ogni tipo supportino ancora l’idea che per evitare il mal di schiena sia utile non fare “grossi sforzi”.
Sebbene sia un consiglio di buon senso in una fase di dolore acuto, si tramuta nel più grosso limite della riabilitazione e del recupero completo.
Uno “sforzo” diventa “grosso” quando la forza di una persona è piccola rispetto ad esso. Quanto meno si sollecita la schiena quanto più si perde la forza e si diventa suscettibili a doloretti.
Negli anni ho trovato sempre più conveniente dare più spazio ad esercizi intensi e giochi di abilità per curare il mal di schiena assegnando pochi e semplici esercizi da fare a casa.
Manipolazioni vertebrali e mal di schiena
Sia ben chiaro: non esistono vertebre fuori posto, vertebre che scivolano in avanti né tanto meno ernie che devono rientrare.
Il corpo umano non è composto da sole ossa e muscoli. Il dolore non è causato da una discopatia come abbiamo visto e per lo stesso motivo la soluzione efficace non sarà rivolta a dischi intervertebrali degenerati, protrusioni o ernie..
Dopo attente valutazioni posturali alcuni colleghi decideranno di sottoporti a ripetuti trattamenti di manipolazioni vertebrali.
Con tutta probabilità starai meglio, ma il beneficio sarà temporaneo: quello che otterrai è una sorta di reset neurologico a cui segue un improvviso rilassamento muscolare che ti darà una sensazione di minor rigidità che potrebbe facilitare una pronta ripresa del movimento.
Come ogni terapia, i thrust vertebrali presentano degli effetti collaterali e una percentuale di casi trattati nons si risolve.
La manipolazione non riposizionerà vertebre, dischi, bacino e articolazioni ipoteticamente non ben allineate.
Qualche mio paziente ha paura di essere manipolato. Avrà tutto il diritto di ricevere procedure alternative altrettanto efficaci.
La paura di essere manipolati può provocare picchi di dolore maggiore al normale e influire negativamente sul decorso naturale del sintomo.
In ogni caso parlane col tuo fisioterapista: sarà in grado di capire quando è indicata o meno una terapia. Inoltre ricorda che i danni conseguenti alla manipolazione sono eccezionali.
Riposo o esercizi?
La letteratura scientifica decreta in modo unanime: il riposo completo rallenta la guarigione del mal di schiena.
Al contrario mantenere una vita il più possibile attiva la velocizza e riduce il numero di successivi episodi.
Cosa fare quindi?
- ridurre temporaneamente il tempo dedicato a lavori o attività che provocano picchi di dolore;
- assumere piccoli accorgimenti sul lavoro (muoversi più frequentemente, ridurre il tempo trascorso nelle posizioni che scatenano il dolore, ridurre gli orari lavorativi)
- ridurre allenamenti o attività intense, cambiando eventualmente il tipo o lo stile di allenamento
LEGGI ANCHE Esercizi per il mal di schiena
Addominali per il mal di schiena
In venti anni di lavoro ho assistito alla diffusione di infinite mode e tecniche provenienti da Stati Uniti, Gran Bretagna e Australia tra personal trainer, fisioterapisti, osteopati e chiropratici. Tutte avevano un unico comune denominatore: rinforzare gli addominali deboli.
In questo momento va alla grande il calisthenic e il crossfit: plank, push-up (flessioni), kettlebell, stacchi da terra, swing…
Non molto tempo fa era il momento del Functional Training e della core-stability. Si tratta di creativi esercizi svolti in condizioni di ridotto equilibrio: piattaforme instabili, pedane vibranti, TRX, cavi o elastici da tirare, ostacoli da superare.
Sebbene ogni tecnica abbia avuto un ruolo molto importante nel promuovere l’esercizio fisico e avvicinare molte persone e terapisti alla sua utilità terapeutica, la ricerca ha dimostrato che chi soffre di mal di schiena ha addominali fin troppo attivi.
La teoria che addominali deboli provochino instabilità della schiena ha così consolidato un pregiudizio pre-esistente.
Male di schiena non significa avere una schiena instabile né addominali deboli
Ma serve rinforzare gli addominali per curare il mal di schiena?
Gli esercizi di core-stability o gli esercizi contro-resistenza o sovraccarichi (ad esempio gli stacchi da terra) sono ottimi strumenti per prevenire e curare il mal di schiena specie quando il dolore è tollerabile.
Va chiarita una cosa fondamentale: gli esercizi velocizzano la guarigione, ma non esiste un modo “giusto” o migliore di farli. Ci sono delle buone regole da considerare per non sbagliare e per non fare danni.
Le parole contano quando si parla di corretto e scorretto: in ambito riabilitativo lo stile e la tecnica utilizzata per eseguire un esercizio non ha la stessa importanza che viene data in ambito sportivo.
Comunque l’argomento è assai dibattuto anche nello sport. Ti faccio una domanda: esiste un modo “giusto” per riconoscere la soglia aerobica mentre corri? Esiste un modo giusto per sollevare il proprio peso massimale? NO! ?
Il fisioterapista spinge sul pedale dell’autonomia e, come un allenatore, motiva il suo paziente. Qualcuno parla addirittura di pain coaching.
Postura e mal di schiena

Da sempre la posture scorrette e asteniche sono state messa sotto accusa come potenziale causa di disturbi alla schiena e al collo. Tuttavia, la ricerca ha escluso che una posizione ingobbita ? provochi più dolore di altre posizioni.
Al contrario le posture “belle dritte” consigliate per generazioni da nonni, genitori e posturologi (retaggio della tristemente nota “ginnastica correttiva”) rischiano di creare dolori muscolari e maggiore difficoltà nel rilassarsi.
Quante persone ingobbite e col capo chino vedi intorno a te? Credi che abbiano tutte mal di collo o di schiena?
Se vedi qualcuno dritto come un baccalà, probabilmente sta seguendo il consiglio di chi gli ha detto che è meglio così per la schiena (o il collo). Stare fermi impalati peggiora le cose, sempre!
Sollevare pesi fa male
Un’attività che invece serve per stimolare un rapido adattamento del corpo e una migliore postura è il rinforzo contro-resistenza.
Come molte altre parti del corpo, la colonna vertebrale e i dischi intervertebrali risentono positivamente della sollecitazione progressiva del carico con attività come il sollevamento dei pesi.
So quello che stai penando: sono matto?
L’importante è allenarsi progressivamente a sollevare carichi sempre maggiori.
I pesi sono finora ampiamente stati sotto-valutati come metodo di riabilitazione. Quello che però si fa fatica a pensare è che normalemente durante il girono dobbiamo essere in grado di spostare pesi di almeno 10-15 kg: sul lavoro, le buste della spesa, bambini da tenere in braccio.
Quando sentiamo dolore alla schiena dopo un sollevamento brusco, magari a partire da una posizione estrema o dopo aver tenuto una postura particolarmente scomoda, è il simbolo del nostro scarso allenamento e della poca resistenza allo sforzo.
Più ti abitui a sollevare pesi da posizioni diverse e con stili differenti più avrai la capacità di reagire a carichi e sforzi improvvisi o pesanti.
Il fisioterapista con una formazione specifica è in grado di traghettarti da una condizione di sofferenza o di debolezza ad una vera preparazione atletica (con ben altri obiettivi: ipertrofia, velocità, resistenza, tecnica).
Mal di schiena e rimedi naturali
Molti siti pubblicizzano prodotti naturali e miracolosi: magneti, aghi, panche ad inversione, elettrostimolatori, nastri colorati.
Molti “esperti” promuovono l’utilizzo di coppette, erbe ed integratori, plantari, acido ialuronico e altre diavolerie. Molti di questi prodotti non sono stati neppure sperimentati scientificamente, non essendo farmaci o pratiche sanitarie, e quando è stato fatto non hanno avuto risultati soddisfacenti.
Io con l’arnica sono stata meglio.
Con una sola infiltrazione di acido ialuronico e una seduta di agopuntura sono stata bene per un anno.
Approfondirò meglio in successivi articoli. Il messaggio che voglio lasciarti è che: risultati non soddisfacenti non significano non avere alcun risultato.
Non ho dubbi che molte pratiche alternative possano dare benefici importanti. Dal mio punto di vista è furbo scegliere prima le soluzioni più efficaci e meno costose ?
In sintesi
Cosa fare per guarire dal mal di schiena e orientarsi tra ansie, paure e informazioni incomplete?
La maggior parte delle volte la risoluzione è spontanea nel giro di poche settimane.
Ci sono però delle strategie efficaci che ti aiuteranno a non trasformare un dolore molto comune in un calvario senza fine:
- Ricevere una diagnosi per escludere il raro caso che si tratti di qualcosa di grave;
- riposare e assumere farmaci il meno possibile;
- mantenere una vita attiva riducendo il meno possibile le attività quotidiane;
- associare alla cura un’attività rilassante o divertente (camminare, nuotare, andare in bici, yoga, palestra, non importa quale);
- trovare un buon fisioterapista che non ti stenda solo sul lettino e voglia raddrizzarti;
- trovare un buon medico che non ti metta paura e ti prescriva solo esami, farmaci o interventi chirurgici come prima scelta;
- non fare mille esami, radiografie e risonanze: il mal di schiena non passerà così;
- sperimenta prima le soluzioni di provata efficacia.
Riferimenti bibliografici
Management of low back pain.
.Campbell J, Colvin LA.
BMJ. 2013 Dec 5;347:f3148. doi: 10.1136/bmj.f3148
Systematic literature review of imaging features of spinal degeneration in asymptomatic populations.
Brinjikji , Luetmer , Comstock , Bresnahan , Chen, Deyo , Halabi , Turner , Avins , James , Wald, Kallmes , Jarvik
AJNR Am J Neuroradiol. 2015 Apr;36(4):811-6.
Abnormal Findings on Magnetic Resonance Images of the Cervical Spines in 1211 Asymptomatic Subjects
Nakashima, Hiroaki MD; Yukawa, Yasutsugu MD; Suda, Kota MD; Yamagata, Masatsune MD; Ueta, Takayoshi MD; Kato, Fumihiko MD
Spine: March 15, 2015 – Volume 40 – Issue 6 – p 392–398
The probability of spontaneous regression of lumbar herniated disc: a systematic review.
Chiu , Chuang , Chang , Wu , Lin , Hsu .
Clin Rehabil. 2015 Feb;29(2):184-95. doi: 10.1177/0269215514540919.
Analgesic effects of treatments for non-specific low back pain: a meta-analysis of placebo-controlled randomized trials
Machado LA, Kamper SJ, Herbert RD, Maher CG, McAuley JH.
Rheumatology (Oxford). 2009 May;48(5):520–7
Low back pain and best practice care: a survey of general practice physicians.
Williams , Maher, Hancock , McAuley , McLachlan , Britt , Fahridin , Harrison , Latimer
Arch Intern Med. 2010 Feb 8;170(3):271-7.
Agreement of self-reported items and clinically assessed nerve root involvement (or sciatica) in a primary care setting
Konstantinou K, Lewis M, Dunn KM.
Eur Spine J. 2012 Nov;21(11):2306–15.
Analgesic effects of treatments for non-specific low back pain: a meta-analysis of placebo-controlled randomized trials.
Machado LA, Kamper SJ, Herbert RD, Maher CG, McAuley JH.
Rheumatology (Oxford). 2009 May;48(5):520–7.
Doctors with a special interest in back pain have poorer knowledge about how to treat back pain.
Buchbinder R, Staples M, Jolley D.
Spine (Phila Pa 1976). 2009 May;34(11):1218–26; discussion 1227.
Whole of community pain education for back pain. Why does first-line care get almost no attention and what exactly are we waiting for?
Moseley GL.
Br J Sports Med. 2018 Jul.
Teaching people about pain — why do we keep beating around the bush?
Moseley L.
Pain Management. 2012;2(1):2–3.
Effect of NSAIDs on Recovery From Acute Skeletal Muscle Injury: A Systematic Review and Meta-analysis.
Morelli KM, Brown LB, Warren GL.
Am J Sports Med. 2017 Mar:363546517697957.
Association of Spinal Manipulative Therapy With Clinical Benefit and Harm for Acute Low Back Pain: Systematic Review and Meta-analysis.
Paige NM, Miake-Lye IM, Booth MS, Beroes JM, Mardian AS, Dougherty P, Branson R, Tang B, Morton SC, Shekelle PG.
JAMA. 2017 Apr;317(14):1451–1460.
Prevention and treatment of low back pain: evidence, challenges, and promising directions.
Foster, Anema, Cherkin, Chou, Cohen, Gross, Ferreira, Fritz, Koes, Peul, Turner, Maher; Lancet Low Back Pain Series Working Group.
Lancet. 2018 Jun 9;391(10137):2368-2383. doi: 10.1016/S0140-6736(18)30489-6
Exercise in the Management of Chronic Back Pain
Dresisinger T.
Ochsner J. 2014 Spring; 14(1): 101–107.
A Systematic Review of the Effects of Exercise and Physical Activity on Non-Specific Chronic Low Back Pain
Gordon RJ, Bloxham S.
Healthcare (Basel). 2016 Jun; 4(2): 22.
May the force be with you: why resistance training is essential for subjects with type 2 diabetes mellitus without complications.
Codella , Ialacqua , Terruzzi , Luzi .
Endocrine. 2018 Oct;62(1):14-25. doi: 10.1007/s12020-018-1603-7.
The influence of direct supervision of resistance training on strength performance.
Mazzetti SA, Kraemer WJ, Volek JS, Duncan ND, Ratamess NA, Gómez AL, Newton RU, Häkkinen K, Fleck SJ.
Med Sci Sports Exerc. 2000 Jun;32(6):1175–1184.
Effect of physical training on function of chronically painful muscles: a randomized controlled trial
Lars L. Andersen, Christoffer H. Andersen, Mette K. Zebis, Pernille K. Nielsen, Karen Søgaard, and Gisela Sjøgaard
Journal Applied Physiology dec 2008
Efficacy of classification-based cognitive functional therapy in patients with non-specific chronic low back pain: A randomized controlled trial.
Vibe-Fersum K, O’Sullivan P, Skouen JS, Smith A, Kvåle A.
Eur J Pain. 2013 Jul;17(6):916–28.
Belief reinforcement: one reason why costs for low back pain have not decreased
Zusman M.
. J Multidiscip Healthc. 2013;6:197–204.
Variability in diagnostic error rates of 10 MRI centers performing lumbar spine MRI examinations on the same patient within a 3-week period.
Herzog R, Elgort DR, Flanders AE, Moley PJ.
Spine J. 2017 Apr;17(4):554-561. doi: 10.1016/j.spinee.2016.11.009..
Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: an evidence-based clinical practice guideline
Chou R, Loeser JD, Owens DK, et al.
Spine (Phila Pa 1976). 2009 May 1;34(10):1066-77. doi: 10.1097/BRS.0b013e3181a1390d.
Clinical practice guidelines for the management of non-specific low back pain in primary care: an updated overview.
Oliveira , Maher Pinto , Traeger, Lin Chenot, van Tulder , Koes.
Eur Spine J. 2018 Nov;27(11):2791-2803. doi: 10.1007/s00586-018-5673-2. Epub 2018 Jul 3.
The effects of a free-weight-based resistance training intervention on pain, squat biomechanics and MRI-defined lumbar fat infiltration and functional cross-sectional area in those with chronic low back.
Welch, N., Moran, K., Antony, J., Richter, C., Marshall, B., Coyle, J., et al. (2015).
BMJ Open Sport & Exercise Medicine, 1(1).
Chronic Lower Back Pain: Cognitive Behavioral Therapy With Family Therapy Interventions
Dawn M. Wirick, Lee A. Teufel-Prida
Evidence-informed management of chronic low back pain with cognitive behavioral therapy.
Gatchel RJ1, Rollings KH.
Spine J. 2008 Jan-Feb;8(1):40-4. doi: 10.1016/j.spinee.2007.10.007.

Quest'opera è distribuita con Licenza Creative Commons Attribuzione - Non commerciale - Non opere derivate 4.0 Internazionale
Ti è stato utile questo post?
Premi sulla stella per votare!
Media voti 4.6 / 5. Numero voti 22
Nessuno ha lasciato ancora la sua valutazione. Vuoi essere il primo?






