Dolore cronico, psicologia e riabilitazione sono intimamente legati: il dolore è un fenomeno naturale e complesso. La riabilitazione agisce sia a livello fisico, sia a livello psicolgico e consente di modificare comportamenti poco sani. Scopri come potenziare la cura del dolore cronico.
All'interno del post ti parlerò di
Dolore cronico: un’esperienza soggettiva
Potrei scrivere un libro con i racconti dei miei pazienti che soffrono di dolore cronico. Sono racconti pieni di particolari preziosi, che rievocano ricordi seppelliti da tempo e offuscati da routine e abitudini quotidiane.
LEGGI ANCHE Posture scorrette e abitudini sbagliate: come cambiare
Rimango sempre rapito dalla narrazione di quelle esperienze e immagini colorate: diventa un importante momento in cui i pazienti danno senso alle proprie percezioni ed emozioni.
Una rappresentazione molto diversa dall’immagine di quella “brutta artrosi” o “brutta ernia” sottolineata dal medico sulla radiografia o risonanza che mi appoggiano sulla scrivania appena entrano nello studio.
L’essere umano è infatti molto più di un insieme di cellule, muscoli, ossa e nervi indagati da questi potenti esami diagnostici strumentali.
Tecnologie e neuroscienze permettono di studiare patologie e capire come nasce la sensazione del dolore, ma il vissuto di un uomo o una donna rimane insondabile attraverso di esse.
LEGGI ANCHE Ansia, dolori articolari e muscolari
APPROFONDISCI LEGGENDO Cosa può provocare un forte stress
Dolore cronico psicologia e riabilitazione rafforzano in questa occasione il proprio legame.
Accedere all’esperienza personale del dolore diventa di capitale importanza sia per il paziente sia per il terapista quando i sintomi persistono in assenza di relazioni con le immagini e i referti degli esami.
Dal punto di vista professionale non posso che confermare. La mia valutazione del dolore e della progressione dei miglioramenti risulta essere più affidabile attraverso le parole dei clienti.

Scale di misurazione
Quanto fa male?
Come ho detto il dolore è un dato soggettivo. Eppure molti colleghi preferiscono avere un riscontro oggettivo all’inizio e alla fine di un trattamento.
Frequentemente vengono usate la Numerical Rating Scale – NRS o la Scala Visuo Analogica – VAS.
Nel primo caso il paziente segna lungo una linea di 10cm quale sia il livello di dolore percepito da un minimo di 0 a un massimo di 10.
Nel secondo caso il paziente deve indicare sulla medesima linea il suo livello di dolore osservando però le faccine con espressioni più o meno tristi che la descrivono.
Altri colleghi somministrano dei questionari come OMPQ per valutare anche aspetti del dolore muscolo scheletrico diversi dall’intensità percepita.
Personalmente ho sempre dubitato dell’utilità di questi metodi nella pratica clinica, ma approfondirò in un altro momento questo argomento.
Le criticità di questi sistemi di misurazione risiedono proprio nella complessità del fenomeno che intendono misurare.
Limiti della misurazione
Complessità
Il dolore è un‘esperienza complessa che coinvolge l’intera esistenza di un individuo, in ogni dimensione della sua vita. Una sola scala di misurazione fornisce con difficoltà una misurazione adeguata a ponderare questa complessità.
Variabilità nel tempo
Il dolore è un fenomeno estremamente mutevole per cui la misurazione non è molto ripetibile e precisa.
Influenza dei fattori contestuali
La percezione e la memoria del dolore è influenzata da fattori come l’ambiente che ci circonda, le relazioni sociali con le persone che frequentiamo e la cultura in cui viviamo. Pazienti, terapisti e ricercatori tendono a sottovalutarli proprio perché focalizzati sulla dimensione fisica del dolore.
LEGGI ANCHE Effetto placebo: tutto quello che devi sapere
La scomparsa del dolore non è indice di successo terapeutico
Associato al dolore ci sono altre dimensioni da valutare come la disabilità o la riduzione dell’autonomia nello svolgere determinate attività quotidiane.
Il dolore è strettamente legato alla disabilità, ma anche qui dolore cronico psicologia e riabilitazione sono ancora a stretto contatto. Diventa assai più rilevante la preoccupazione di non poter lavorare o svolgere un’attività che peggiora la qualità della vita del dolore in sè.
Disponibilità a prendere in considerazione gli aspetti psicologici e comportamentali del dolore
Il dolore è un evento del tutto naturale che fa parte della nostra vita e consente di adattarci all’ambiente che ci circonda. Non tutte le persone, però, sono sempre pronte ad accettare che il dolore non sia causato da una lesione anatomica.
Qualcuno dà più importanza a questo aspetto semplicemente perché è il più facile da affrontare e non mette in discussione abitudini, scelte e stili di vita talvolta completamente inconsapevoli, ma più difficili e lunghi da risolvere.
Dolore cronico e emozioni
Per spiegare in modo concreto cosa intendo con “il dolore è variabile nel tempo” parlo del nostro umore: durante la giornata si alternano momenti di gioia con altri di ansia, rabbia e tristezza.
Possiamo essere tristi e poi felici.Possiamo stare male e poi meglio. Il dolore non è una condizione irreversibile.
Non tutte le persone hanno però le risorse per comprenderlo o un’intelligenza emotiva tale da razionalizzarlo attraverso una semplice chiacchierata con un fisioterapista. Eppure le emozioni condizionano in ogni momento la comprensione del dolore e la percezione dell’utilità di una terapia.
Ad esempio una persona affranta e preoccupata può vedere ridotte le proprie aspettative di guarigione per un momentaneo momento di tristezza, non vedendo i miglioramenti aspettati oppure dopo precedenti esperienze negative.
In entrambe i casi le emozioni del paziente, se non regolate, avranno un ruolo chiave nel successo della terapia e della riabilitazione.
Cosa le persone capiscono di malattie e cure?
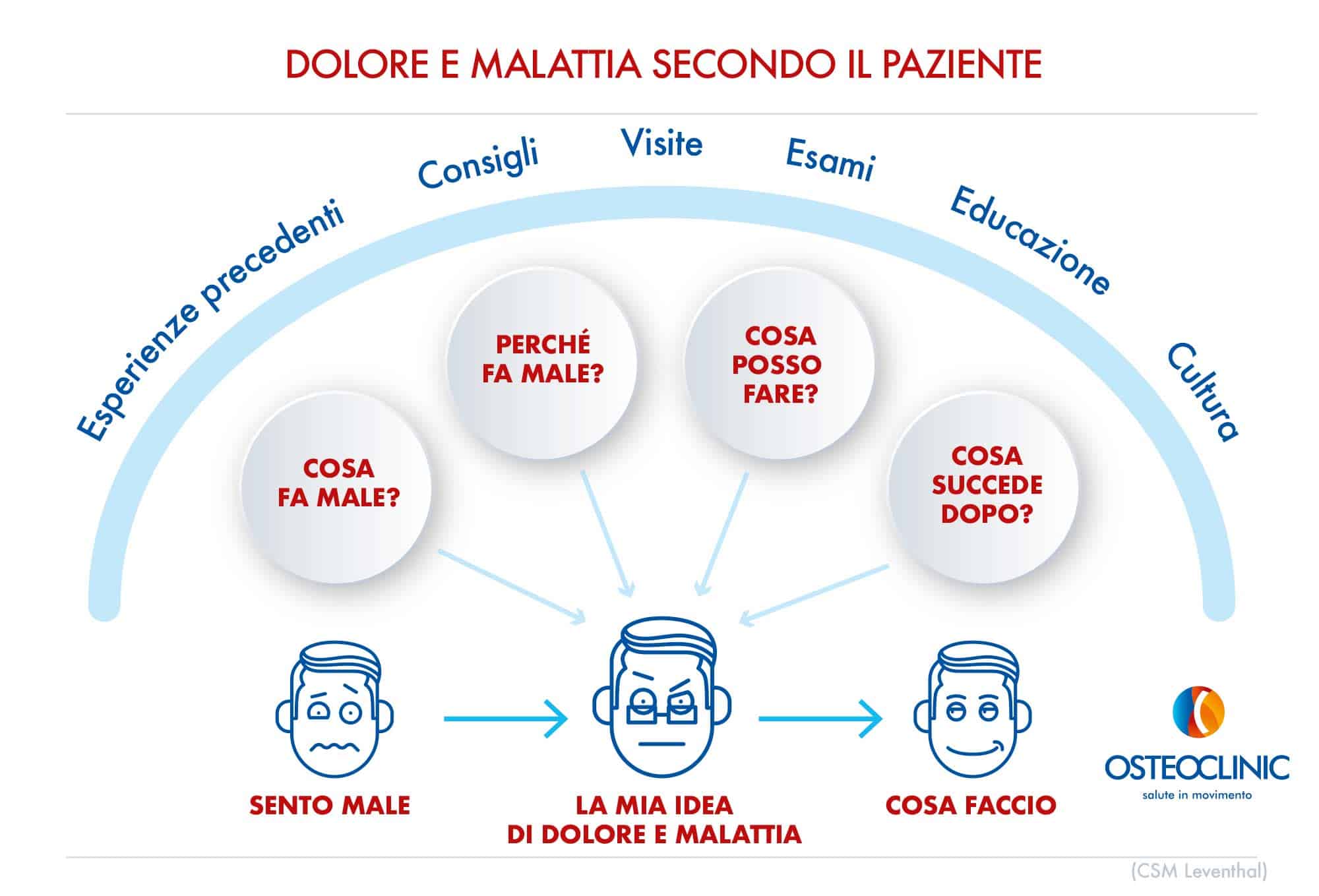
Il modello del senso comune e dell’autoregolazione di Leventhal spiega in modo schematico come le persone immaginano e percepiscano il proprio dolore e la malattia.
Le persone identificano 5 componenti principali in una malattia:
- il nome,
- la causa,
- la durata,
- le conseguenze
- la possibilità di guarire o controllare i sintomi.
Le persone raccolgono informazioni per decidere come reagire, le confrontano con precedenti esperienze: se le informazioni e le decisioni non cambiano, non cambieranno neppure i risultati.
Questo significa che stimolando ragionamenti differenti e modificando le aspettative si agisce direttamente sul risultato finale.
In concreto questo approccio ha avuto buoni risultati nel trattamento del mal di schiena riducendo ad esempio nei soggetti studiati la paura di eseguire movimenti dolorosi o pericolosi.
Perché mi fa ancora male?
Questa è una delle domande che i pazienti mi rivolgono più frequentemente, aspettandosi da me una risposta naturalmente chiara, precisa e univoca.
Le emozioni, il temperamento e le convinzioni sono fattori che rendono unica e personale l’esperienza di dolore. Ecco perché ognuno vive la stessa causa di dolore in modo differente. La stessa relazione terapeutica tra paziente e terapista e le sensazioni che si provano durante un trattamento fanno parte della stessa esperienza.
Il dolore è come l’indicatore della benzina
Qualcuno guida tranquillamente con la spia del carburante accesa perché sa quanti chilometri farà in riserva. Altri invece entrano in ansia prima che l’indicatore si accenda e corrono in cerca del distributore.
La verità è che tutto dipende dalla situazione. Qualcuno degli “ansiosi” magari ricorda bene la volta in cui rimase a piedi in attesa di aiuto o camminò per km con la tanica in mano. Ma non possiamo escludere che i “tranquilli” si comporterebbero allo stesso modo guidando l’auto di un’altra persona.

Psicologia della riabilitazione nella cura del dolore cronico
Ogni paziente ha dei valori, una storia, uno scopo e degli obiettivi differenti nella vita. Ognuno darà un senso differente al proprio dolore e vedrà in modo diverso le opportunità proposte per curarsi.
Da parte sua il terapista ha bisogno di trovare il canale giusto e il modo adeguato di interagire con il proprio paziente per poter spiegare il dolore, proporre l’intervento terapeutico che porti al risultato terapeutico atteso e prolungare i benefici ottenuti agendo su fattori di rischio, abitudini e stile di vita.
In questo ambito dolore cronico psicologia e riabilitazione condividono strategie e tappe fondamentali all’interno di una direzione comune: il benessere del paziente.
Professionalmente applico alcuni efficaci concetti della psicologia cognitivo-comportamentale in un clima disteso e divertente.
Il fisioterepista non è uno psicologo. Il suo intervento si limita a promuovere l’apprendimento di strategie salutari e sostenere piccoli cambiamenti nello stile di vita di una persona. I limiti del suo lavoro vengono delineati dai tratti della personalità di ogni paziente.
Il vissuto personale in relazione al dolore è la chiave del rapporto tra paziente e terapista.
Dolore cronico e metafore
La ricerca mostra come le persone siano naturalmente attratte dal conoscere la diagnosi e la spiegazione dei loro problemi. Questo chiarisce una volta in più il crescente numero di consulenze ed esami in presenza di dolore.
I pazienti si aspettano di poter parlare di problemi personali con il proprio fisioterapista. Infatti, durante le mie sedute dedico ampio spazio all’ascolto e a piacevoli chiacchierate perché le ritengo parti fondamentali della terapia.
Per una persona diventa quindi fondamentale ricevere spiegazioni comprensibili al fine di capire il funzionamento del dolore ed evocare una risposta positiva.
Informazioni date con un linguaggio semplice e comprensibile aiutano il dialogo tra terapista e paziente. Accade troppo spesso che medici e operatori sanitari parlino con un linguaggio incomprensibile. Molti miei pazienti arrivano alle sedute di osteopatia o fisioterapia dopo svariate visite specialistiche senza aver neppure compreso l’origine dei propri dolori.
Personalmente amo l’utilizzo delle metafore per spiegare meglio il dolore alle persone. Aiuta a trovare un immagine concreta a certe sensazioni soggettive e difficili da spiegare.
Mindset positivo: l’importanza della comprensione
La comprensione di base del dolore influenza positivamente la percezione e l’atteggiamento nei confronti della terapia.
In altre parole capire che non esiste legame tra lesioni, sintomi fisici e limitazioni attività modifica il risultato finale di una terapia. Suri nel 2018 dimostra ad esempio come con semplici spiegazioni si possa ridurre sensibilmente il mal di schiena di soggetti costretti a stare seduti per oltre 6 ore, anche se particolarmente stressati o depressi.
LEGGI ANCHE Effetto nocebo e fattori contestuali
Atteggiamento pro-attivo
Le persone che soffrono di dolori cronici devono comprendere come il proprio ruolo attivo sia strategico nell’ottenimento del risultato terapeutico.
Questo atteggiamento riduce il numero delle riacutizzazioni e migliora i risultati terapeutici nel trattamento di mal di schiena o mal di collo ricorrente e persistente.
Per contro, un atteggiamento passivo, come dimostrato da Chen, riduce l’efficacia finale del trattamento.
Per esemplificare cosa intendo per atteggiamento passivo posso ricordare i miei pazienti che entrano in studio dicendomi: -devi mettermi a posto- oppure -non ho fatto gli esercizi perché non avevo tempo-.
Stimolare i punti di forza, attività piacevoli e i lati positivi
Indipendentemente dal tipo di spiegazione fornita, una persona che soffre deve avere l’opportunità di vivere meglio i propri sintomi attraverso un’esperienza positiva. D’altronde il dolore è un’esperienza come altre ed è impossibile vivere senza trovarsi in situazioni spiacevoli.
Una simpatica analogia è quella del bicchiere e della bottiglia di vino. Una persona può essere felice di avere il bicchiere pieno, un’altra può essere triste perché è l’ultimo. E se la bottiglia sul tavolo fosse piena?Una potrebbe reggere l’alcool e l’altra no.
Insomma, ognuno ha i propri tempi e le proprie capacità di sopportare il dolore. Così come l’alcool 😀
Al di là di ciò è fondamentale puntare sulle cose positive con chi vive momenti di dolore e sofferenza. Nei trattamenti di psicoterapia è una metodologia di provata efficacia, e io stesso ogni giorno progetto i percorsi di recupero partendo dalle attività che i miei pazienti amano o desiderano fare. Parlerò meglio di resilienza e tollerabilità in futuro.
Al momento basta capire che per ottenere risultati positivi è possibile coinvolgere i pazienti in attività anche intense, per dar loro la possibilità di considerare i propri limiti e il proprio dolore da un punto di vista differente ed estremamente variabile.
In sintesi
Il dolore non è solo una sensazione. È un’esperienza soggettiva e personale che coinvolge l’intero individuo. Il dolore è il termometro del benessere psico-fisico; è un evento naturale e non è solo il sintomo di un malfunzionamento fisico.
Quando il dolore si ripresenta nel tempo come accade nel dolore cronico significa qualcosa di più.
È possibile curare il dolore cronico con la riabilitazione e la fisioterapia, ma i pensieri del paziente e l’atteggiamento positivo verso il cambiamento e la guarigione incidono molto sul percorso riabilitativo e sul risultato finale.
Per questo quando il paziente soffre è fondamentale che sia supportato dal fisioterapista a mantenere uno stato d’animo positivo concentrandosi sulle cose positive per risollevarsi da quelle negative.
Può esserti utile conoscere il mio parere
o avere la mia supervisione?
Riferimenti bibliografici
The common-sense Model of Self-Regulation (CSM): a dynamic framework for understanding ilness self-management.
Leventhal H, Philips LA, Burns E
J Behav Med. 2016 Dec;39(6):935-946. doi: 10.1007/s10865-016-9782-2. Epub 2016 Aug 11.
The common-sense Model of Self-Regulation of health and ilness: how can we use it for understand and respond to our patients’ needs?
Making Sense of Low Back Pain and Pain-Related Fear
Do Physical Activities Trigger Flare-ups During an Acute Low Back Pain Episode?: A Longitudinal Case-Crossover Feasibility Study.
Suri P, Rainville J, de Schepper E, Martha J, Hartigan C, Hunter DJ.
Spine (Phila Pa 1976). 2018 Mar 15;43(6):427-433. doi: 10.1097/BRS.0000000000002326.
Towards a science and practice of resilience in the face of pain.
Ultima modifica 06/02/2019

Quest'opera è distribuita con Licenza Creative Commons Attribuzione - Non commerciale - Non opere derivate 4.0 Internazionale








