La sensibilizzazione centrale è un meccanismo di vitale importanza per l’uomo: provoca un aumento sproporzionato della percezione del dolore, anche in assenza di uno stimolo reale, innescando e sostenendo la paura.
Fondamentale per la sopravvivenza e l’adattamento dell’uomo, essa modifica il funzionamento del sistema nervoso e la fisiologia del dolore consentendo all’individuo di sopravvivere, adattarsi e imparare dalle minacce del mondo esterno.
Comprendere la sensibilizzazione centrale è fondamentale per curare il dolore post-operatorio o dopo lesioni midollari e ictus.
Ma soprattutto per aumentare l’efficacia del trattamento di patologie comuni come il mal di schiena (aLBP), il mal di collo (cNP), il colpo di frusta, l’artrosi al ginocchio, l’artrite reumatoide, la fibromialgia e il colon irritabile, la cefalea e l’emicrania, la sindrome da stanchezza cronica, dolori dell’articolazione temporomandibolare e la meno nota sindrome chimica multipla.
Eppure è un fenomeno che molti terapisti tendono a trascurare. Sei pronto a capire come non essere tra di loro? Scopri da dove iniziare!
Sensibilizzazione centrale
Quando si manifesta la sensibilizzazione centrale?

1 – lesione tissutale
2 – ipersensibilizzazione dei nocicettori
3 – lesione nervosa centrale e sensibilizzazione periferica (es. stimolazione progressiva tattile)
4 – lesione nervosa periferica e sensibilizzazione periferica
5 – aumentata facilitazione o diminuita inibizione delle vie discendenti (modulazione up-down)
6 – stress psicologico ed emotivo (condizionamento).
Essa è presente in tutte le situazioni in cui il corpo è sottoposto a un importante stress in un arco temporale (singola esperienza o ripetuti traumi) o in termini di intensità (grande o minor entità).
In simili condizioni, il corpo reagisce in modo innato, irrazionale, inconsapevole e impara a prevenire stimoli dolorosi e pericolosi.
É proprio grazie alla sensibilizzazione centrale che l’uomo è riuscito a sopravvivere, adattarsi e imparare dalle minacce del mondo esterno nel corso della sua evoluzione.
Per far capire ai miei pazienti che la sensibilizzazione centrale è un meccanismo di equilibrio tra interno ed esterno presente nella normalità, uso la metafora della mamma con tanti figli: tanto più è stressata (o più figli fanno richieste e capricci) quanto è più alta la possibilità che parta l’urlata, il ceffone o il pianto isterico.
Lo studio della sensibilizzazione centrale è fondamentale per rendere più efficace la cura del dolore neuropatico, delle sindromi miste e a eziologia incerta: del dolore cronico in genere.
Per aiutarti a comprendere chiaramente quello che succede con la sensibilizzazione centrale scomporrò l’argomento in piccole parti.
In questa ottica ti spiego il modello delle “vie del dolore”, ossia l’anatomia del dolore. Alla fine comprenderai tu stesso quanto la percezione del dolore dipenda solo in ridotta percentuale da essa.
Eh già, le vie del dolore sono…finite 🙂
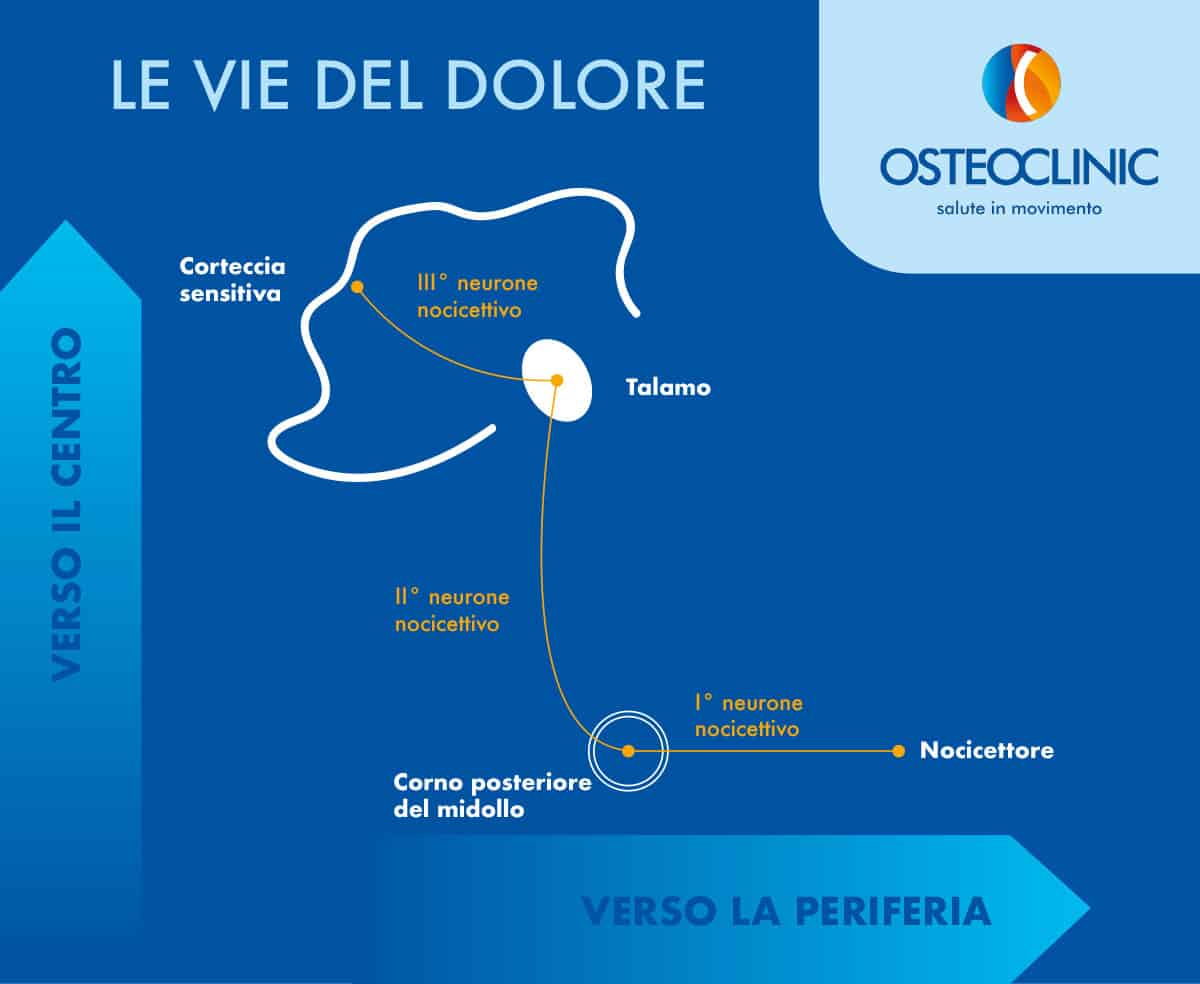
Come puoi notare, l’infografica schematizza i principali tratti e i punti di snodo delle vie del dolore. Ognuno di essi ha un ruolo. A ogni snodo lo stimolo può essere filtrato e modificato.
Il midollo spinale (nelle corna dorsali, colorate di bianco) è il primo snodo. Proprio le fibre afferenti primarie (neurone primario, il nervo che parte dal punto in cui origina il dolore, di colore arancio) si intersecano con i neuroni di secondo ordine: avviene la trasduzione dello stimolo.
Qui c’è il primo filtro e la prima elaborazione dello stimolo (sistema endogeno di inibizione): quello che noi fisioterapisti chiamiamo Gate Control.
Non riguarda direttamente la sensibilizzazione centrale, ma preferisco anticipare questo meccanismo ora perché è il primo che si oppone al suo innesco. A proposito: sto preparando un corso per approfondire i meccanismi di modulazione del dolore.
Gate Control Theory: prima barriera alla sensibilizzazione
 Nello schema sulle vie del dolore hai letto che il midollo spinale è il primo snodo dove avviene la prima elaborazione dello stimolo doloroso. Proprio in questa sede ha luogo la prima modulazione del dolore, spiegata con la teoria del cancello (GCT Gate Control Theory).
Nello schema sulle vie del dolore hai letto che il midollo spinale è il primo snodo dove avviene la prima elaborazione dello stimolo doloroso. Proprio in questa sede ha luogo la prima modulazione del dolore, spiegata con la teoria del cancello (GCT Gate Control Theory).In base alla teoria dei segnali (che spiega la modulazione del segnale telefonico di casa), la “teoria del cancello” spiega la modulazione del dolore. In parole semplici: il doppino telefonico entra nel modem e porta il segnale della fibra o dell’ADSL; il secondo cavetto esce e fornisce la linea per telefonare o la connessione internet.
La stessa logica si applica al dolore. Troppo difficile? Ecco un esempio: immagina di prendere una padella senza presine e ustionarti un dito. WOW! Corri al rubinetto e soffi, strofini, bagni con l’acqua fresca o ti schiacci la mano, vero?
Ecco. Sono proprio queste manovre ad attivare il meccanismo del ”cancello”. Il filtro, chiamato appunto cancello, si chiude oltre una certa soglia di dolore e ci impedisce di continuare a sentire un “male cane” all’infinito. ![]()

Risultato: sentirai meno dolore e rimarrà solo la nuvoletta delle imprecazioni: facilmente la prossima volta ti ricorderai di usare le presine per prendere la pentola. ![]()
Dunque, conserviamo la parte di informazione prodotta dallo stimolo doloroso per capire cosa è pericoloso ed evitarlo in futuro: apprendiamo una strategia!
Questo non ci impedisce però di scegliere razionalmente di esporci a stili di vita dannosi, stress emotivi, sostanze chimiche irritanti e stimolazioni dolorose o pericolose.
Paradossale? Eppure accade sistematicamente. Infatti, i motivi più frequenti per cui mi chiamano i pazienti sono: dolore associato al mantenimento prolungato di posizioni “sbagliate”, sforzi bruschi o senza preparazione fisica adeguata e movimenti ripetitivi.
L’immersione prolungata in situazioni professionali, famigliari o affettive a cui non riusciamo ad adattarci agisce nello stesso modo: ognuna di esse è elaborata dal nostro sistema nervoso.
Cosa accade durante la sensibilizzazione centrale?
A questo segue una sensibilizzazione periferica la cui cascata infiammatoria trasforma e rimodella a livello biochimico, elettrico e strutturale il sistema nervoso coinvolto nell’elaborazione degli stimoli. Preciso che sto parlando di un argomento complesso e tuttora in fase di studio per cui mi sono limitato a prendere atto che ad ora:
- non tutti i ricercatori concordano sulle medesime conclusioni: ho preferito dare una visione ampia per approfondire e correggere successivamente i punti meno chiari
- è possibile trovare uno stato di sensibilizzazione centrale sia in assenza di stimoli dolorosi sia di sensibilizzazione periferica
- la sensibilizzazione centrale procede su più livelli ed è difficile capire se uno prevalga.
Riassumendo, ogni fase di sensibilizzazione è la conseguenza del modello di Potenziamento a Lungo Termine (LTP).
Studiato a partire dagli anni 70 da Lomo e Bliss, esso caratterizza l’interazione tra una coppia di neuroni qualsiasi. I suoi effetti sono:
- riduzione della soglia di attivazione
- aumento della risposta a stimolo
- attività spontanea
- attività residua senza stimoli.
Ma procediamo a piccoli passi. Cosa succede a livello neuroanatomico?
A) A livello del primo neurone afferente può esserci la lesione del tessuto nervoso per uno stimolo meccanico, tossico o cancerogeno e conseguente:
– perdita del rivestimento mielinico delle fibre distalmente e prossimalmente (degenerazione Walleriana)
– formazione del neuroma (gemmazioni in caso di lesioni importanti del tessuto nervoso)
– sprouting longitudinale.
Questa è la base della patogenesi del dolore neuropatico sebbene possano coesistere fibre intatte o differenti pattern lesionali e funzionali misti. Oppure il primo neurone afferente può trasdurre lo stimolo di un danno o uno stress dei tessuti circostanti.
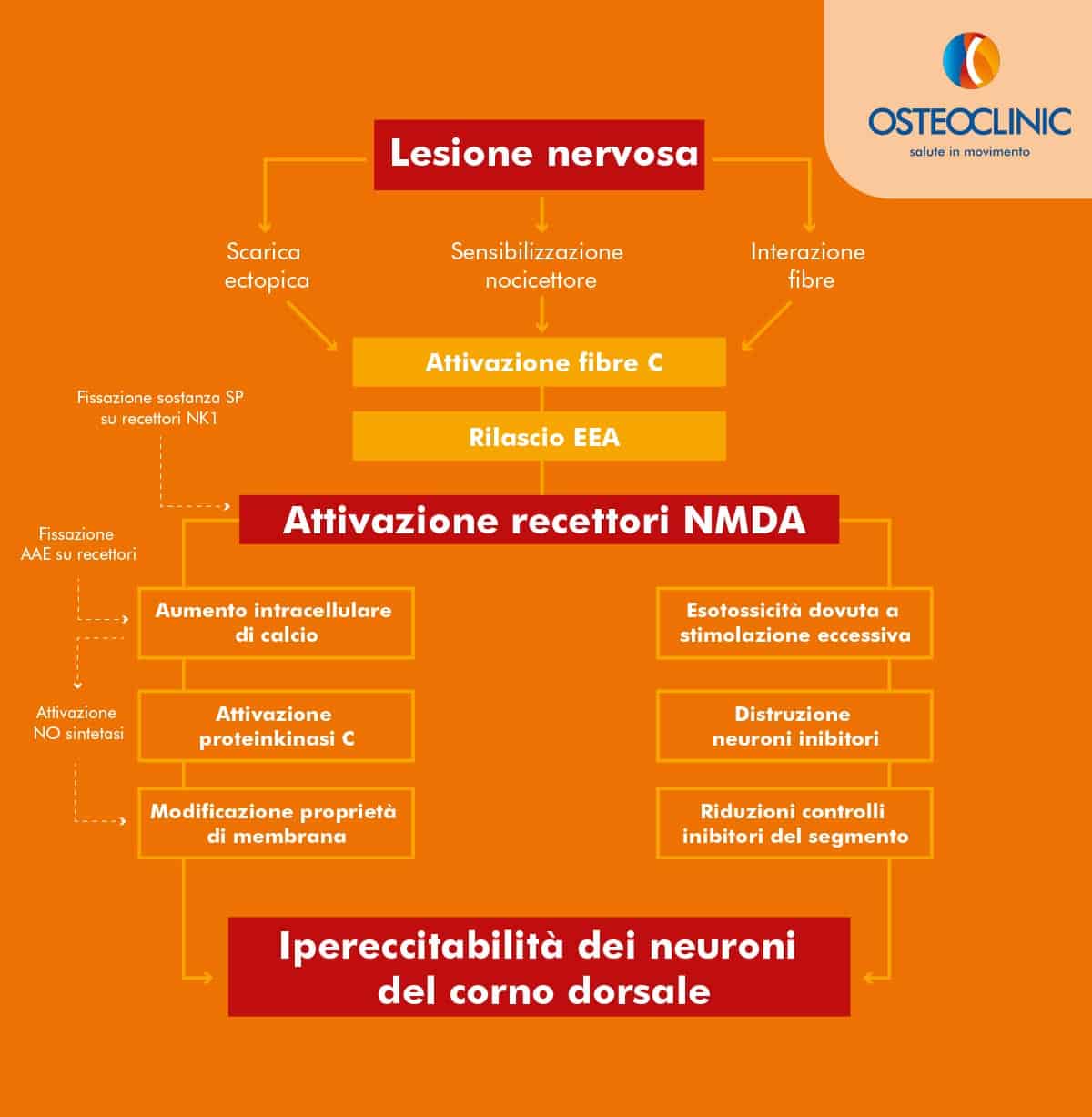
A livello nocicettoriale il rilascio di AAE (anandamide e derivati) dopo una lesione tissutale causa il rilascio della sostanza P delle fibre C: un neuromodulatore che si lega ai recettori NK1 (neurochinina), BDNF e CRGP a livello post-sinaptico come vedremo nei punti successivi.
Nel punto F approfondirò le molecole della cascata infiammatoria. Per ora basta sapere che la sostanza P è un neuropeptide che si degrada lentamente e spiega in parte la persistenza dei sintomi anche in assenza di uno stimolo (degranulazione mastociti e ulteriore sensibilizzazione dei nocicettori).
A livello assonale e della membrana ganglionare (DRG) aumenteranno progressivamente i canali recettori TRPV. L’aumento dell’attività di questi canali porta a elevato firing del neurone afferente sensitivo verso il midollo.
B) A livello midollare-spinale
Se a livello presinaptico vengono rilasciate piccole quantità di glutammato da parte del nocicettore (reazione fisiologica nel dolore acuto), a livello post-sinaptico osserveremo i progressivi effetti all’esposizione dei recettori ionotropi AMPA.
Con il prolungarsi della stimolazione si modifica la soglia di eccitabilità della membrana sinaptica per rilascio prolungato di glutammato insieme alla sostanza P.
Ciò avviene per il rilascio degli ioni Mg++, che normalmente bloccano questo canale a causa dell’aumento della concentrazione degli ioni Ca++ e la conseguente sensibilizzazione dei recettori NMDA (N-Metil-D-Aspartato) a livello post-sinaptico.
Per riassumere, a livello dei neuroni del ganglio della radice (DRG) avviene:
- attivazione chinasi calcio
- conseguente fosforilazione canale NMDA
- fenomeni iperalgici (percezione dolore)
- attivazione molecole infiammatorie: prostaglandine ed enzima NOs.
È così facilitata la trasmissione di impulsi ad alta frequenza e di breve durata.
A livello midollare le fibre C scaricano al di sopra della soglia di eccitazione ad alta frequenza (EPSP) fino al reclutamento di fibre Aẟ. Si producono così gli effetti della sensibilizzazione centrale per l’aumento dell’attività chimica ed elettrica.
Anche a livello midollare si estrinseca l’azione delle microglia nella patogenesi del dolore neuropatico: assieme al suo fattore di trascrizione Interferone 8 (IRF8), ATP e NGF che favorisce il rilascio di BDNF. Questo Fattore Neuro Trofico cambia le proprietà della membrana post-sinaptica (alterazione ioni Cloro).
In questi neuroni gli effetti del neurotrasmettitore GABA (acido gamma aminobutirrico) e glicina, notoriamente inibitori degli stimoli del sistema nervoso centrale diventano iperpolarizzanti (paradigma di plasticità ionica) ipereccitando i neuroni del corno dorsale.



Nelle lamine 1-2 ci sono numerose fibre Aẟ e C (vedi figura in alto). In quest’area troviamo neuroni specifici per stimoli nocicettivi e neuroni non specifici (WDR) per stimoli meccanici non dolorosi che si attivano attraverso afferenze cutanee e profonde. Nelle lamine 5-10 ci sono altri neuroni WDR.
- neuroni che portano le informazioni ai centri superiori (fasci spinotalamici)
- interneuroni locali eccitatori che trasportano gli stimoli sensibilità ai nervi di proiezione
- interneuroni inibitori che regolano il flusso degli stimoli nocicettivi.

- ioni H++ e K++ che attivano le afferenze nocicettoriali
- ioni Ca++
- radicali liberi (che sensibilizzano l’azione di bradichinina e prostaglandine)
- ATP, leucotrieni
- bradichinina BK che stimola i nocicettori (iperalgesia primaria) e ha effetti proinfiammatori.
Successivamente le sostanze dell’iperalgesia secondaria:
- prostaglandine (che sensibilizzano i nocicettori e favoriscono il rilascio sostanza P)
- istamina (liberata da mastociti e influenzata da sostanza P IK1 causando dolore)
- serotonina liberata dalle piastrine e mastociti sensibilizza i nocicettori per effetto di BK.
Si parla a questo punto di infiammazione neurogena (le sostanze sono rilasciate per via antidromica da fibre nervose a calibro largo, anche se fisiologicamente non accade):
- ossido nitrico (regolazione ciclossigenasi)
- tachichine TK (fortemente algogene come la sostanza P, le neurochine A e B, neuropeptide K. Tutte hanno effetti proinfiammatori, regolano il sistema immunitario localmente e depolarizzano le afferenze ortosimpatiche provocando liberazione di adrenalina ATP e Y).
A questo punto è coinvolto in cascata anche il sistema ortosimpatico:
- CGRP vasodilatatore che agisce con TK
- CITOCHINE IL1 IL2 IL 6 TNF (marker tumorali pro oncogeni)
- NGF (Nerve Growth Factor) che:
- si lega a canale TrkA (tirosin-kinasi)
- fosforila canale TRPV1
- attiva PI3K e proteina PKC (protein chinasi C) responsabile della sintetizzazione della proteina P
- insulina che attiva MAPK.
Nei modelli tumorali invece abbiamo anche:
- modificazioni del Ph del tessuto
- aumento della catabolizzazione dell’osso
- IGF1 e TGFβ
- marker tumorali “pro-oncogeni” c-FOS, TNFalpha.
Nella fattispecie si tratta di un aumento di sinapsi neuronali della corteccia cingolata anteriore/limbica, del nucleo accumbens, della corteccia insulare, della corteccia sensomotoria (S1 – S2) e prefrontale di cui parleremo in modo più specifico prossimamente.
Va detto in generale che talamo, sostanza reticolare, midollo allungato, asse ipotalamo-ipofisi e corteccia cerebrale sono le aree che partecipano alla rielaborazione del dolore, come avviene con il Gate Control, all’elaborazione di comportamenti preventivi e di evitamento (abitudini, paura e ”cattive” abitudini).
Questo spiega meglio l’estrema variabilità dei sintomi, dei vissuti personali e della diversa percezione di identici stimoli alle medesime condizioni in pazienti sensibilizzati.
Effetti della sensibilizzazione centrale
Quali sono le conseguenze della sensibilizzazione centrale?
Leggendo cosa avviene durante la sensibilizzazione centrale, avrai capito che il sistema nervoso cambia il modo di trasmettere gli stimoli dalla periferia al cervello.
Un sistema sensibilizzato produce, più o meno inconsciamente, un atteggiamento di evitamento per paura che il male torni. Il paziente esposto alla situazione che ha prodotto sensibilizzazione sente male davvero! Non è suggestione e noi terapisti dobbiamo chiarire questo aspetto.
In aggiunta, il paziente può non ricordare l’evento che ha determinato la sensibilizzazione.
Lesioni neurologiche centrali e periferiche scatenano incontrollabili atteggiamenti difensivi (come nella spalla dolorosa dell’emiplegico) o, paradossalmente, per deficit sensitivi (lesioni del plesso, lesioni midollari, emisomatoagnosia), sovraesposizione a stimoli dolorosi che provocano poi sensibilizzazione.
Lesioni neurologiche a parte, la sensibilizzazione deriva dall’esposizione a stress più o meno comuni legati alla vita di relazione nella quotidianità, alla cultura, all’educazione e a fattori vascolari, immunitari, chimici, fisici e traumatici.
Ogni vissuto è elaborato in modo soggettivo e trasposto nella sfera inconscia di sentimenti ed emozioni che esulano dal controllo razionale. Una persona può quindi non essere consapevole di avere un elevato livello di stress.
LEGGI ANCHE Cosa produce un alto livello di stress
Diventa così più facile incolpare un evento esterno: il movimento “sbagliato”, il colpo d’aria, il freddo, il sudore che si asciuga o il climatizzatore.
Ecco quando sudare, stare in mezzo a correnti d’aria o fare movimenti scorretti fa male. ![]()
Sintomi della sensibilizzazione centrale
1 – Allodinia
Quando stimoli normalmente non dolorosi scatenano sensazioni opposte anche intense e di zone lontane dalla lesione principale.
2 – Iperalgesia primaria e secondaria
La percezione aumentata e sproporzionata di uno stimolo, che è poco o per nulla doloroso nella normalità, sul luogo dello stimolo/danno (primaria) e in un’area allargata circostante (secondaria).
a. Meccanica
- Statica (per pressione-nocicettori C)
- Puntata (per puntura-nocicettori A delta sensibilizzati)
- Dinamica (per sfregamento – fibre A beta)
b. Da freddo o caldo (nocicettori C).
3 – Iperpatia
Avviene in seguito alla lesione diretta del nervo. Dolore intensissimo in zone della pelle apparentemente prive di sensibilità (come le cicatrici) oppure in seguito a stimolazioni intense ripetute (sommazione temporale). Esiste una correlazione indiretta tra l’innalzamento della soglia di sensibilità dei recettori della pelle e l’ipereccitabilità centrale.
4 – Dolori parossistici Il più noto dolore trafittivo del nervo trigemino. Una pugnalata, una scossa in assenza di stimoli meccanici dannosi (scarica ectopica, aumento scarica nocicettori C).
5 – Deficit sensitivo (analgesia e ipoalgesia) Perdita parziale o completa della sensibilità nella zona lesa, in particolare al freddo, al caldo o a punture e tagli.
6 – Parestesie I formicolii o gli spilli che si presentano spontaneamente o in certi movimenti della gamba con “sciatica”. Fastidiosi ma non dolorosi, che riflettono l’attività spontanea delle fibre A beta.
7 – Disestesie Sensazioni spiacevoli, ma non per forza dolorose che si presentano spontaneamente o evocate (come le sensazioni di freddo/calore o pesantezza). Causate da sensibilizzazione dei nocicettori C.
8 – Dolore riferito Dolore generalmente derivato da strutture profonde che si percepisce in aree cutanee anche molto distanti e apparentemente estranee. Si correla con alterazioni dei neuroni spinali WDR (ad ampio spettro dinamico) coinvolti nella nocicezione.
Come già visto nel fenomeno wind up, i loro campi recettoriali si sovrappongono man mano a più dermatomeri riflettendo le interconnessioni del corno spinale dorsale di più segmenti contigui. Il fenomeno può avvenire durante la cosiddetta iperalgesia secondaria.
Tutte queste situazioni sono normali se temporanee: subito dopo un trauma, un intervento, un’aggressione. Ma quando persistono, la percezione del dolore e della realtà si alterano.
Sindrome da sensibilizzazione centrale
Chiariti i sintomi neurologici della sensibilizzazione centrale è necessario che tu sappia che essa coinvolge altre dimensioni rispetto alla sensibilità tattile dolorosa. Per esempio:
- innalzamento dei livelli di stress
- deficit cognitivo
- difficoltà di concentrazione
- calo della memoria a breve termine e riduzione delle performance
- visione pessimistica o catastrofica
- scarse autostima e capacità di adattamento
- atteggiamento antisociale (vita povera di relazioni emotive e umane)
- scarsa conoscenza del funzionamento del dolore
- difficoltà a dormire e alterazione ritmo sonno-veglia
- dolore che non guarisce secondo le aspettative
- distribuzione non anatomica del dolore
- scarsa risposta alla terapia antinfiammatoria/anticonvulsiva e antidepressiva
- scarsa fiducia nell’approccio medico
- ipersensibilità a luci, odori e suoni.
APPROFONDIRE LEGGENDO Effetto Nocebo: il lato oscuro della terapia
Su queste dimensioni agiscono dei fattori predisponenti quali:
- elementi biologici, psicologici e ambientali
- genetica (sebbene non esitano studi solidi che determinano un rapporto causale)
- stress: risorse personali (episodi precedenti di ansia/depressione) e ambiente esterno (mobbing, traumi emotivi e fisici rilevanti)
- allergie o esposizione a sostanze chimiche (irritanti).
A seconda del contesto e delle modalità con cui si presenta, il sistema nervoso si adatta cercando di reagire positivamente per convivere con una determinata condizione.
I fenomeni della sensibilizzazione centrale e periferica portano a percepire, stimoli normali in modo sproporzionato. Questo però ha garantito finora la sopravvivenza della razza umana 😉
Diagnosi e cura della sensibilizzazione centrale
Come capisco se c’è sensibilizzazione centrale o periferica?
A questo si aggiunga che la maggior parte dei ricercatori ritiene che la sensibilizzazione centrale sia lo starter della persistenza dei sintomi, l’elemento cronicizzante e non la causa del dolore.
Se è vero che è facile comprendere la sensibilizzazione in situazioni importanti, non accade lo stesso per situazioni comuni e danni minori: i pazienti hanno meno memoria del dolore.
Dunque, sono vari i motivi che ci impediscono di giungere a una standardizzazione:
- non esistono criteri diagnostici sicuri per individuare la sensibilizzazione centrale e per sapere se si manifesta per danni tessutali, lesioni ripetute o altro
- il dolore cambia il modo di sentire, agire e pensare, per cui è complesso ricostruire il quadro a posteriori
- il dolore provocato dalla sensibilizzazione non ha termini di paragone: è un’esperienza personale e nessuno può dire al paziente che non è vero. Infatti il dolore per definizione esiste quando il paziente dice di percepirlo
- è impossibile paragonare il dolore allucinatorio in assenza di una reale causa.
Esempi concreti? Il tic tac dell’orologio quando non abbiamo sonno, il parlottare in biblioteca mentre studiamo oppure la paura del buio del bambino: la mamma lo rassicura ma lui vede e sente davvero ombre e rumori minacciosi.
Cosa cambia nella pratica clinica con la sensibilizzazione centrale?
Nei centri di fisioterapia i terapisti si focalizzano spesso sulle cause biomeccaniche del dolore.
La preoccupazione di dare una risposta veloce e risolutiva a questa domanda ha forti motivazioni emotive, sociali, giuridiche ed economiche per il paziente, il medico e il terapista.
Per questo motivo si continua a indagare il dolore attraverso ripetuti esami diagnostici strumentali (RX, TAC, RMN, ECO, ecc). La ricerca ha dimostrato, però, come in molte patologie coinvolte dalla sensibilizzazione risulti una strategia fallimentare per la gestione di molte patologie “croniche”.
Non voglio dire che si debba trascurare lo studio di anatomia e fisiologia, ma voglio sottolineare che anatomia e fisiologia non sono sufficienti per l’adozione di una sana ed etica strategia terapeutica.
Senza conoscere la sensibilizzazione centrale, i terapisti somministrano terapie che il paziente riceve passivamente, peggiorando i sintomi nel lungo termine e senza aiutare il miglioramento.
Il luogo comune del “se fa male fa bene” dei terapisti che sciolgono contratture è ancora troppo diffuso e continua a nuocere a molte persone, soprattutto quelle più vulnerabili e disposte a provare di tutto pur di guarire.
Molti terapisti, tra cui io, affrontano lunghi e costosi percorsi di formazione per soddisfare al meglio i propri pazienti. Comprendo quanto sia complesso e duro psicologicamente abbandonare tecniche terapeutiche rivelatesi inefficaci nel trattamento del dolore cronico.
In aggiunta, ogni metodologia terapeutica ha la propria terminologia che paradossalmente si incontra con l’innato desiderio delle persone di dare un nome al proprio dolore prima di trovare la soluzione.
Ogni terapista darà la sua spiegazione in base a quanto studiato: infiammazione; tendinite; muscolo contratto; cordone accavallato; ernia; protrusione; lesione di x cm in prossimità della giunzione miotendinea con moderato versamento; disfunzione vertebrale; malallineamento; blocco energetico. Potrei continuare all’infinito.
Una volta trovato il nome specifico, ogni specialista dà “la propria” soluzione, mentre il paziente vuole semplicemente guarire. La mente umana tende infatti a proiettare la causa del “problema” all’interno; e istintivamente si lascia abbindolare dalla soluzione più facile, soprattutto se proposta dall’esperto di fiducia.
Ribadisco che è dimostrato il contrario: sintomo e danno anatomico non sono correlati in un numero importante di patologie menzionate in questo articolo.
La prescrizione di esami deve soddisfare esclusivamente l’esclusione di qualcosa di grave e pericoloso in presenza di determinati sintomi clinici (diagnosi differenziale secondo linee guida) non la sovrastima di malattie rare.
Quindi come comportarsi?
Quando il paziente richiede l’ennesima risonanza magnetica per vedere se “c’è qualcosa” è il momento in cui valuti di inviare il tuo paziente da un altro specialista o collega. Duro ammettere un insuccesso dal punto di vista professionale, ma è proprio quello che sta accadendo?
Anche Lorimer Moseley riconosce la frustrazione nell’impossibilità di spiegare un dolore persistente per un “banale” mal di schiena, mal di collo o un dolore al ginocchio. Per questo, sollecito tutti i professionisti a:
- far propri questi concetti ed evitare che orgoglio e passioni ostacolino la guarigione dei pazienti
- aiutare i pazienti a comprendere come funziona la sensibilizzazione centrale e capire come ostacoli la guarigione definitiva
- spingere i pazienti sensibilizzati oltre i loro limiti e smettere di etichettare i loro problemi con nomi come gamba corta, bacino disassato, disfunzione di movimento, malallineamento di una vertebra. Sono e devono rimanere termini tecnici.
Credo di averti dato modo di riflettere su come la sensibilizzazione centrale influisca sul nostro lavoro. Sarei molto contento di sapere cosa ne pensi: condividi il link e lascia un tuo commento alla fine.
Quali farmaci si usano per trattare la sensibilizzazione centrale? Funzionano?
L’approccio farmacologico classico inibisce le sostanze infiammatorie per interrompere precocemente il fenomeno della sensibilizzazione.
LEGGI ANCHE Come curare il dolore cronico
La prescrizione è fatta in buona fede, ma comporta importanti limiti:
- il medico tende a non dare peso al contesto e alla storia del paziente
- il paziente li ignora a sua volta confidando in una rapida soluzione
- i dosaggi reali del farmaco sono spesso fuori controllo
- il paziente è invitato a interrompere le attività dolorose
- la riduzione di movimento e attività quotidiane instaura atteggiamenti di evitamento e paura.
Anche in questa occasione, il terapista e il paziente sono esclusivamente impegnati in una lotta personale che si rivelerà spesso inefficace perché:
la soluzione del dolore cronico non è nel nome specifico di una malattia né nel nome della terapia (farmaco incluso).
La mia esperienza nel trattamento della sensibilizzazione centrale
Nutro grande rispetto per la mia storia, i miei docenti e le esperienze che mi hanno trasmesso. Quello che leggi è anche un po’ merito loro, ma va accettato che la medicina evolve e migliora.
Non ricordo esattamente quando, ma ricordo di aver letto, pochi anni dopo il termine del mio percorso in osteopatia, l’eccellente lavoro di Woolf sull’influenza della sensibilizzazione centrale nel trattamento del dolore.
Ricordo anche i forti dubbi che Lederman poneva sui modelli basati sull’anatomia e la biomeccanica nel trattamento di disturbi muscoloschelettrici e nel rinforzo del core. Così ho cambiato il mio modo di curare:
ho smesso di dire ai pazienti che erano messi male e che li avrei sistemati; non ho più usato la manipolazione per risolvere un problema e ho iniziato a rendere i miei pazienti complici del cambiamento.
Come ho trasformato tecnicamente questo approccio?
- escludo gravi rischi – red flags: esclusione dolore neuropatico
- escludo patologie gravi (tumori, fratture, malattie autoimmuni, ecc.)
- riconosco la presenza di dolori che non hanno una logica (bilaterali, migranti, iperalgesia, allodinia non corrispondente a origine nocicettiva nel mal di schiena)
- riconosco ipersensibilità del sistema per stimoli pressori anche lievi, termici (mal di schiena)
- atteggiamenti pessimistici e catastrofici
- riconosco una risposta sproporzionata al dolore rispetto al danno (a test provocativi, fattori allevianti e aggravanti che non modificano il sintomo)
- non utilizzo test singoli o di poca affidabilità e non fondo le mie scelte su un esame radiologico
- valuto movimenti e postura come abitudini, sapendo che l’abito non fa il monaco.
In sintesi
Il fenomeno della sensibilizzazione centrale aiuta a capire perché alcune persone rispondono con picchi di dolore o reagiscono in modo apparentemente sproporzionato a situazioni normali, terapia inclusa.
E questo accade perché le modificazioni neurofisiologiche e biochimiche che si verificano in presenza di sensibilizzazione alterano la percezione del dolore nel paziente.
Abbiamo visto le situazioni, particolarmente frequenti, in cui la sensibilizzazione centrale si manifesta e compreso quanto sia importate conoscere:
- come e quanto il dolore sia percepito
- le attività scatenanti
- il livello di sensibilizzazione della persona
- le basi per dosare la quantità degli esercizi da somministrare (quanti, per quanto tempo e quante ripetizioni), l’intensità (con quale carico) e il tempo necessario per raggiungere i risultati stabiliti.
Tutti questi passaggi sulla sensibilizzazione centrale sono fondamentali per curare molte patologie comuni.
Riferimenti bibliografici
Riferimenti bibliografici
Jo Nijs Manual Therapy Volume 16, Issue 5, Ottobre 2011
Latremoliere, Woolf. Journal of Pain. settembre2009
Applicare la scienza del dolore alla pratica clinica: criteri di classificazione per il dolore da sensibilizzazione centrale
http://www.ncbi.nlm.nih.gov/pubmed/25247901
Pain Physician. 2014
Sensibilizzazione centrale: implicazioni per la diagnosi ed il trattamento del dolore http://www.ncbi.nlm.nih.gov/pubmed/25247901
Woolf. Pain 2011
Ultima modifica 17/10/2018

Quest'opera è distribuita con Licenza Creative Commons Attribuzione - Non commerciale - Non opere derivate 4.0 Internazionale
Ti è stato utile questo post?
Premi sulla stella per votare!
Media voti 4.1 / 5. Numero voti 72
Nessuno ha lasciato ancora la sua valutazione. Vuoi essere il primo?





4 Commenti
Buongiorno
> Sono un ragazzo di 27 anni, 7 mesi fa in seguito ad un periodo stressante ho manifestato tanti sintomi di cui: cefalea muscolo tensiva, bruciore al palato , mal d’orecchio, dolore al volto, orecchio e occhi, stanchezza cronica, dolori muscolari etc.
> Ho fatto tante visite e anche risonanza magnetica tac e analisi del sangue. Non hanno trovato niente di niente. Catalogato come ansioso. Un reumatologo ha escluso anche la fibromialgia che io temevo tanto e temo tutt’ora.
> Mi aveva prescritto escitalopran insieme ad altre medicine, non ho risolo niente se non poco anzi stavo peggio. Adesso a distanza di qualche mese ho interrotto tutte le medicine ormai da due mesi . Sto meglio senza ( prendo delle piantine di rhodiola rosea e withania ) .
> Adesso mi sono rimasti i seguenti sintomi cronici : stanchezza (meno di prima però) dolori muscolari intermittenti, tensione muscolare diffusa , sonno non ristoratore.
> Ho fatto di mia iniziativa le analisi del sangue e risulta la vitamina D a 28. Ho cominciato un integrazione da una settimana con 5000 ui al giorno di vitamina D + la k2 e il magnesio.
> Volevo sapere se posso uscire da questa brutta situazione che mi butta molto giù di umore.
Distinti saluti
Ciao Eusebio! La risposta breve è : certo che sì! Vale la pena però di iniziare a non considerare in senso negativo il termine ” catalogato come ansioso”. Nella mia esperienza non c’è nulla di male nel riconoscere uno stato d’ansia. Ovviamente non mi è possibile stabilire se sia a livelli fisiologici o abbia altre caratteristiche. Da quello che mi scrivi c’è comunque un’elevata percezione del dolore nel contesto di una irritazione/ipersensibilità/sensibilizzazione alla testa. La buona notizia è che dal punto di vista medico hai già escluso patologie severe. Rimane quello che molte persone non fanno: capire che non basta fare esami e prendere medicine per superare uno stato di forte stress o un momento di forte ansia. Sono situazioni che NON si RISOLVERANNO MAI con una pillola o un intervento breve e risolutivo (e magari senza sforzo). Pensa che dal punto di vista solo fisico, uno stato come il tuo viene curato esponendoti a sessioni di allenamenti progressivi che diventano anche molto intensi. oppure a volte è sufficiente prendersi 30-40 minuti al giorno…alcuni invece trovano più risolutivo un incontro con la psicoterapia cognitivo-comportamentale. Credimi cambia la vita e puoi farlo anche tu!
Grazie Michele, post interessante ed esplicativo!
Il tuo supporto ci aiuta ad aiutare meglio le persone che seguiamo
Grazie Marina di avermi dedicato tempo! Come sai esistono molte persone che soffrono di dolore cronico che perdono ogni speranza. Sapere cosa accade al sistema nervoso per mezzo di sensibilizzazione centrale, periferica o nei processi di rielaborazione dell’esprienza dolorosa è un primo passo (non per tutti forse) per trovare forza e cambiare